

Samen bouwen aan een sterke toekomst
Stel je voor: je moeder heeft pijn. De huisarts verwijst haar door. Daarna blijft het stil. Steeds weer hoort ze: “U staat op de wachtlijst.” De zorg is goed, maar pas als je aan de beurt bent. En dat moment schuift steeds verder weg.
We herkennen dit allemaal. Als partner, ouder of kind. En als samenleving. De vraag naar zorg groeit, terwijl het aantal mensen dat in zorg werkt, afneemt. Dat is geen trend meer. Het ís de werkelijkheid. Ook in Twente.
De ziekenhuizen MST en ZGT stelden zich de vraag: hoe blijft de zorg beschikbaar? Nu en straks?
Zij besloten iets ongewoons te doen en vroegen inwoners om mee te denken over hun toekomstplannen. Niet over cijfers of modellen, maar over één grote vraag: hoe ziet de zorg eruit, die we willen doorgeven aan onze (klein-)kinderen?
Wij deden mee. Met 75 inwoners uit alle Twentse gemeenten praatten we, luisterden we, deelden we zorgen en ideeën. Ook zachte stemmen kwamen aan het woord. En er dachten veel mensen online met ons mee. In totaal waren we met ruim 1300 mensen uit heel Twente.
We waren het niet altijd eens. En dat is goed. Want we deelden één uitgangspunt: zorg is van ons allemaal. We doen het samen. Voor elkaar. Dat is de kracht van noaberschap.

Dit interactieve visuele verhaal is ontwikkeld door Storylines.


‘Out-of-the-box’ idee: maak onze regio dé plek voor de zorg van de toekomst
Onze regio heeft alles in huis: zorg, techniek, onderwijs, noaberschap, innovatieve bedrijven én doeners. Laten we dat slim combineren tot iets nieuws. Een moderne plek waar de zorg, leren, omzien naar elkaar en technologie samenkomen. Niet los van elkaar, maar samen, mensgericht, klaar voor de toekomst. Zo profiteert de hele regio nu en over 30 jaar, omdat we meebewegen, flexibel zijn en altijd dichtbij en sociaal blijven. Vanuit win-win denken bouwen we de toekomst van de zorg.
Adviezen
- Zorgcampus van de toekomst. Breng de zorg, het onderwijs, bedrijven en technologie samen in één centrum. Laat studenten, sociale bedrijven en zorgverleners er samen leren, ontwikkelen en verbeteren.
- Win-win als uitgangspunt: vernieuw slim én sociaal. Denk in oplossingen, niet in problemen. Gebruik wat er al is. Maak koppelpunten waar mensen, kennis en vragen samenkomen. Werk samen met technologiebedrijven en leer van goede voorbeelden – ook buiten de zorg.
- Zorgtechnologie die mensen versterkt en de zorg ontlast: gebruik technologie die mensen echt versterkt. Denk aan digitale zorgmaatjes, thuismonitoring, keuzenhulpen of vertaalhulpen. Laat iedereen oefenen in een veilige leeromgeving. Laat zorgprofessionals technologie gebruiken in de samenwerking. Maak gebruik van robotchirurgie of van AI, bijvoorbeeld bij diagnosestelling of administratietaken, waar dit kan. Zo blijft er meer tijd voor het gesprek.
- Organiseer het anders, werk samen. Laat zorgorganisaties, onderwijsinstellingen en bedrijven sámen werken aan een nieuw zorgconcept. Zorg dat winst terugvloeit naar de zorg en scholing.
- Begin gewoon ergens. Start op een plek – een afdeling of wijk. Probeer, leer en verbeter. Betrek inwoners, studenten en zorgprofessionals. Bundel ieders kennis en ervaring.
- Denk in scenario’s. We weten niet precies wat er komt: vergrijzing, personeelstekorten, technologische veranderingen. Juist daarom moeten we meerdere toekomstbeelden verkennen. Zo blijven we voorbereid en kunnen we keuzes maken die passen bij wat Twente nodig heeft – nu én later.
Twente kan koploper zijn, als we samen durven denken én doen.

Omzien naar elkaar: zorg doen we samen
Zorg is niet iets wat je alleen krijgt. Het is iets dat we samen doen. Als inwoners willen we duidelijkheid, de mogelijkheid om mee te denken over keuzes en goede ondersteuning in ons dagelijks leven. We willen ook ruimte en waardering voor mantelzorgers. Zo bouwen we samen aan een zorgcultuur van solidariteit – waarin we met elkaar verantwoordelijkheid dragen voor gezondheid en welzijn.
Adviezen
- Zorg is samenwerking. Werk samen met inwoners, mantelzorgers en collega’s binnen én buiten het ziekenhuis. Ken elkaar, overleg met elkaar en maak gebruik van elkaars kennis. Maak ruimte voor samenspel – zorg voor samenwerking in twee richtingen.
- Gebruik de kennis van de omgeving. Zie ervaringsdeskundigen, naasten en collega’s in de ggz, ouderenzorg of gehandicaptenzorg als waardevolle hulpbronnen. Hun kennis komt voort uit ervaring en nabijheid.
- Verbind ziekenhuiszorg en het dagelijks leven. Werk samen met mensen in de wijk – zoals sociaal makelaars, noabers of dorpsondersteuners. Zij kunnen helpen bij voorbereiding en herstel.
- Help mensen regie te nemen. Zorg dat informatie duidelijk is en makkelijk te vinden. Help inwoners om mee te denken en keuzes te maken over hun gezondheid en kwaliteit van leven. Bijvoorbeeld met uitleg, trainingen of een persoonlijke kaart, waarop staat wat voor hen belangrijk is: ook bij voorbereiding op opname of ontslag.
- Steun mantelzorgers vanaf het begin. Bied één herkenbare plek in het ziekenhuis voor hulp, informatie en ontmoeting. Laat ook mantelzorgers elkaar ondersteunen.
- Betrek mensen bij keuzes. Niet alleen bij grote beslissingen, maar ook in het dagelijks contact.
- Maak het overzichtelijk – verbind in het netwerk, maak geen extra loketten. Verbind bestaande netwerken en loketten slim met elkaar. Maak samen heldere afspraken, zodat iedereen weet bij wie je waarvoor terechtkunt. Dat helpt de inwoner én de professional.

Gezonde levensstijl en vroeg signalering (preventie als middel)
We merken steeds vaker dat voorkomen beter is dan genezen. Dat lukt alleen als we problemen op tijd herkennen, elkaar begrijpen en beter samenwerken. Gezondheid gaat niet alleen over het lichaam, maar ook over vertrouwen, de omgeving en wat iemand zelf (nog of weer) kan. Daarom willen we samen kijken wat nodig is en niet wachten tot het misgaat. Hierbij speelt ook het ziekenhuis een belangrijke rol. Door eerder mee te kijken en mee te denken, kunnen klachten eerder worden voorkomen of aangepakt. Zo voorkomen we dat de zorg vastloopt.
Adviezen
- Signaleer op tijd, dichtbij huis en houd de lijnen kort.
- Verbind de zorg met het dagelijks leven. Combineer medische zorg met ondersteuning thuis, mantelzorg en technologie. Zo sluiten de zorg en het gewone leven beter op elkaar aan.
- Kijk breed naar de mens. Let niet alleen op medische klachten, maar ook op iemands sociale situatie, omgeving en wie er al betrokken zijn. Kijk waar verbindingen te maken zijn die echt helpen – voor de inwoner én de zorgverlener. Help mensen niet alleen om gezonde keuzes te maken, maar ook om die vol te houden. Dáár zit de kern.
- Verplaats zorg als het kan. Kijk samen wat met advies van het ziekenhuis ook buiten het ziekenhuis kan, met goede ondersteuning. Denk ook aan wat vooraf of rondom een behandeling al preventief kan worden gedaan.
- Werk meer samen aan preventie – iedereen doet mee. Voorkom dat mensen zeggen: “Dat is mijn taak niet.” Bundel kennis en krachten over de hele lijn – in zorg, welzijn, onderwijs, werk en buurt.
- Behoud en bouw voort op wat werkt zoals de blue zones. Houd vast aan wat al bijdraagt aan positieve gezondheid in het ziekenhuis, zoals nu bij ZGT. Breid dat waar mogelijk uit.
- Investeer in ‘fit naar de zorg’. Gebruik methodes zoals Fit for surgery: samen werken aan een goede voorbereiding op een opname of operatie. Dat helpt mensen fitter het ziekenhuis in te gaan én sneller weer naar huis te gaan.

Behoud van genoeg zorgverleners en fijn werk
Als inwoners willen we dat zorgverleners hun werk goed en met plezier kunnen doen. Minder regels, meer vertrouwen en goede samenwerking helpen daarbij. Het is belangrijk om te investeren in leren en omscholen – binnen en buiten de zorg. Zo blijven mensen in de zorg werken en kiezen ook nieuwe mensen voor dit werk. Als patiënten goede ondersteuning krijgen, kunnen ze meer zelf doen. Dat helpt hén én verlicht de druk op de zorg.
Adviezen
1. Werk mensgericht en samen
- Geef inwoners regie en de ondersteuning die past bij hun situatie.
- Werk samen in de regio en over de grens, zonder onnodige concurrentie.
2. Minder regels, meer ruimte
- Betrek zorgverleners bij het verbeteren van processen.
- Schrap regels die niet nodig zijn en geef zorgverleners vertrouwen.
- Laat zorgverleners doen waar ze goed in zijn: goede zorg verlenen, zonder te veel bijzaken.
3. Slimmer werken en leren
- Gebruik digitale hulp. Zet hybride zorg en digitale platforms slim in om kennis te delen en werk te besparen. Gebruik ook AI voor slimme personeelsplanning.
- Zet zorgverleners zoals verpleegkundig specialisten breder in, zodat ze flexibel kunnen werken. Dat geeft meer ruimte en flexibiliteit in wie wat doet.
- Gebruik technologie zoals AI, spraakherkenning en dashboards die direct informatie geven. Dat bespaart tijd en maakt gesprekken prettiger – minder typen, meer contact.
- Zorg dat informatie voor inwoners duidelijk en herkenbaar is en makkelijk te delen in de regio.
- Maak systemen eenvoudiger. Laat mensen zelf informatie opzoeken en bijvoorbeeld afspraken plannen.
4. Investeer in mensen
- Zorg dat mensen kunnen leren en doorgroeien, ook tijdens hun werk.
- Trek nieuwe collega’s aan van buiten de zorg, denk aan herintreders of mensen uit het buitenland.
- Wissel personeel flexibel uit tussen zorgorganisaties en werf samen nieuwe medewerkers.
- Organiseer buddysystemen.
- Laat medewerkers – en hun partners – ambassadeurs worden van de regio én van het werken in de zorg.

Beschikbaar houden van planbare zorg/complexe zorg of situatie
Als inwoners willen we dat de zorg duidelijk, goed afgestemd en menselijk blijft. Niet alles hoeft dichtbij of op een ziekenhuislocatie te zijn, als we maar weten waar we aan toe zijn. De druk op de zorg is hoog. Daarom is het belangrijk om tijd, mensen en middelen slim te gebruiken. Help ons om dingen zelf te kunnen doen, dat geeft ons meer regie en zorgt voor meer ruimte in de zorg. Vertel duidelijk wat er verandert en waarom. En leer van wat goed gaat, ook buiten Nederland. Door te laten zien wat wél goed werkt, groeit het vertrouwen.
Adviezen
1. Toekomstbestendige zorg dichtbij
- Zorg voor herkenbare aanspreekpunten en duidelijke routes binnen én buiten het ziekenhuis. (zie ook Doel 2.)
- Kijk verder dan alleen de medische kant. Bespreek medische én sociale vragen meteen bij het eerste contact of bij een beoordeling door de arts.
- Bereid mensen goed voor op planbare zorg. Geef heldere informatie en bied passende ondersteuning.
- Voorkom dat mensen tussen wal en schip vallen. Bespreek op tijd welke hulp of sociale steun nodig is om snel te herstellen – en vraag na of iemand die steun al heeft.
- Investeer in mantelzorg en netwerkzorg, zodat mensen langer zelfredzaam blijven. Zorg voor een warme verwijzing naar plekken die daarbij helpen, zoals de voorzorgcirkel, een sociaal makelaar of een steunpunt voor mantelzorgers (zie ook Doel 7).
- Denk vooruit. Ontwikkel nu al de zorg voor situaties die straks vaker voorkomen, bijvoorbeeld oogzorg.
2. Zorg die anders durft te denken en doen
- Verbind zorg met het dagelijks leven. Koppel ziekenhuiszorg aan wat mensen thuis nodig hebben. Doe dat niet zelf, open geen nieuw loket, maar werk slim samen met anderen. Verwijs mensen naar hun sociale netwerk of mantelzorg als dat kan.
- Wees duidelijk over wat het ziekenhuis wél en niet kan bieden. Leg helder uit wat mogelijk is en wat niet – en help mensen verder met een goede verwijzing. Dat geeft vertrouwen en voorkomt verwarring.
- Zet digitale zorg slim in. Gebruik bijvoorbeeld beeldbellen, thuismeting of monitoring om reizen te voorkomen. Leg goed uit hoe het werkt en controleer of mensen het begrijpen.
- Laat mensen doen wat ze zelf kunnen, met hulp waar nodig. Stimuleer eigen regie met goede voorbereiding en begeleiding. Verwijs vanuit de spreekkamer door naar passende ondersteuning. Kijk niet alleen naar de klacht, maar naar de mens als geheel.
3. Zorg die past bij de situatie van de patiënt
- Geef mensen bij complexe zorg één vast aanspreekpunt. Maak ook duidelijk wie de hoofdbehandelaar is.
- Voorkom onnodige ziekenhuisbezoeken als iets ook thuis of digitaal kan.
- Help mensen bij het gebruik van digitale middelen, vooral als zij extra steun nodig hebben.
3. Slim samenwerken en zorg goed verdelen
- Blijf samenwerken tussen MST, ZGT, de regio en Duitsland.
- Zorg dat digitale systemen beter op elkaar aansluiten – ook internationaal.
- Breng zorg samen op één plek als dat helpt en bespreek vooraf de gevolgen samen met betrokkenen.

Beschikbaar houden van spoedzorg en verloskunde
Als inwoners vinden wij het belangrijk dat spoedzorg en verloskunde goed geregeld zijn: snel, duidelijk en dichtbij als het nodig is. Vooral in Noord-Twente maken we ons zorgen over de afstand tot zorg. We denken graag mee over oplossingen die de zorg menselijker maken en minder belastend, voor inwoners én voor zorgverleners.
Adviezen
1. Spoedeisende hulp (SEH) op maat
- Maak duidelijk wat wél en geen spoed is. Gebruik filmpjes en eenvoudige uitleg, zodat wij betere keuzes kunnen maken.
- Laat ons meedenken: wat helpt ons om niet onnodig naar de spoedpost te gaan? En wat is voor ons een goed alternatief?
- Leg goed uit hoe triage werkt. Vertel waarom we soms moeten wachten of worden doorverwezen.
- Zorg dat we ons begrepen voelen. Spreek begrijpelijke taal en controleer of we het snappen.
- Gebruik slimme technologie zoals systemen die vragen stellen en antwoorden geven in meerdere talen.
- Werk samen als één team. Huisartsenpost, ambulance, GGZ en SEH kunnen dubbel werk voorkomen als ze beter afstemmen.
- Gebruik één systeem zodat alle zorgverleners dezelfde informatie hebben en ons beter kunnen helpen.
- Let op de bereikbaarheid, vooral in dorpen en in Noord-Twente. Kijk bij triage ook of vervoer een probleem is.
- Investeer in personeel. Zorg dat het aantrekkelijk blijft om in de zorg in Twente te werken.
- Voorkom spoed als dat kan. Gebruik thuismetingen, slimme horloges of apps die problemen vroeg signaleren.
- Houd aandacht voor de menselijke maat, ook als de zorg wordt geconcentreerd. Persoonlijk contact blijft voor ons belangrijk.
2. Verloskunde zonder verrassingen
- Bespreek vooraf wat onzeker kan zijn. Duidelijkheid en rust van tevoren geven vertrouwen.
- Werk als één team: van kraamzorg tot ziekenhuis.
- Evalueer thuisbevallingen samen. Kijk eerlijk naar wat veilig, haalbaar en bereikbaar is – vooral als de zorg wordt geconcentreerd.
3. Ambulancezorg op maat en samenwerking
- Laat zorg al thuis beginnen als dat kan. Denk aan beeldbellen of hulp van een verpleegkundig specialist.
- Zorg voor directe zorg op de juiste plek. Liever iets verder reizen dan onnodig wachten.
- Bied passende zorg in de laatste levensfase. Een palliatief team kan soms beter passen dan een ambulance.
- Gebruik vervoer op een slimme manier zoals een medium-care ambulance of ander passend vervoer wanneer dat kan of nodig is.
Specifiek vanuit persona’s
Inwoners geven aan, dat ze bij spoedzorg vooral behoefte hebben aan zekerheid, duidelijkheid en vertrouwen. Ze willen niet alleen snelle medische hulp, maar ook iemand die naast hen staat en uitlegt wat er gebeurt. Zorg moet begrijpelijk zijn, bereikbaar en passen bij de situatie. Bespreek vooraf wat mogelijk is. Houd rekening met taal en geef mensen in een kwetsbare situatie één vast aanspreekpunt – iemand die meedenkt, de weg wijst en overzicht geeft. En kijk verder dan alleen spoedzorg. Probeer de kwetsbare situatie te verbeteren, waar dat kan.

Iedereen toegang tot de zorg, zonder drempels (fysiek, financieel, (digi) taal en vervoer)
Als je zorg nodig hebt, moet die beschikbaar, bereikbaar en begrijpelijk zijn. Toch is dat voor veel mensen nu nog te ingewikkeld. Reizen, informatie vinden of hulp regelen lukt niet altijd – zeker niet, als je al veel aan je hoofd hebt. Daarom is het belangrijk om plannen te maken samen met de mensen om wie het gaat. Vraag regelmatig wat beter kan, en verbeter dat ook. Gebruik het VN-verdrag Handicap (vooral artikels 5 en 9) om drempels te herkennen én weg te nemen – fysiek, financieel, digitaal, in taal of vervoer.
Adviezen
1. Zorg dat mensen het ziekenhuis goed kunnen bereiken
- Kijk naar de hele regio: spreid de zorg waar dat kan, en bundel waar dat nodig is om de zorg beschikbaar te houden.
- Kijk naar wat bereikbaar is voor iedereen in de regio en niet alleen naar waar een gebouw nu staat.
- Vervoer regelen hoort bij goede zorg – net als medicatie of nazorg. Help mensen om vervoer te regelen, bijvoorbeeld via een app, bij de balie of met een overzicht dat op elke poli te gebruiken is.
- Werk samen met vrijwilligers of chauffeurs. Denk aan buddyvervoer: van huiskamer naar spreekkamer. Of aan speciaal vervoer voor bepaalde doelgroepen.
- Zorg voor duidelijke bushaltes, parkeerplekken en looproutes in en rond het ziekenhuis.
- Kijk samen met inwoners of pendelbussen nodig zijn, bijvoorbeeld tussen MST en ZGT.
- Maak samen een plan voor bereikbaarheid – met gemeenten, zorgverzekeraars en de provincie.
2. Voorkom reizen als dat niet nodig is
- Bied digitale zorg aan als dat kan en wenselijk is. Dat geeft mensen meer regie en voorkomt onnodig reizen van huiskamer naar spreekkamer.
- Combineer slimme vormen van zorg op locatie en online contact.
- Bedenk samen met patiënten oplossingen voor mensen die moeite hebben met reizen.
3. Haal drempels weg rond taal, geld,digitale middelen en informatie
- Maak één duidelijk platform voor communicatie zodat iedereen weet waar hij terecht kan.
- Gebruik eenvoudige taal in brieven en gesprekken. Ontwikkel die samen met inwoners en test ze in de praktijk. Gebruik waar mogelijk AI-hulpmiddelen (zie ook Doel 1.4).
- Verwijs actief door bij vragen, die niet over zorg gaan zoals geldzaken of sociale problemen. Denk aan sociaal raadslieden of welzijnswerk. Zorg dat medewerkers de sociale kaart goed kennen en er makkelijk mee kunnen werken. Organiseer dit per afdeling of ziekenhuis breed.
- Maak de weg in het ziekenhuis duidelijk. Gebruik duidelijke borden, heldere uitleg en filmpjes die mensen thuis alvast kunnen bekijken.
- Organiseer regelmatig een ‘niet-patiënt-safari’. Loop met patiënten mee alsof je geen zorgverlener bent om drempels te ontdekken en aan te pakken.
4. Spreek duidelijk en met respect
- Leg rustig uit wat iemand kan verwachten en waarom.
- Wees nieuwsgierig, niet veroordelend. Stel vragen met een open houding.
- Kijk verder dan alleen gedrag. Zie de mens erachter, met zijn of haar dagelijks leven, verleden, cultuur of onwetendheid.
- Geef zorgverleners de ruimte om hun aanpak af te stemmen op de persoon die voor hen zit.
5. Verbind zorg met sociale ondersteuning
- Werk samen met mantelzorgers, casemanagers, ervaringsdeskundigen en sociale hulpverleners.
- Breid digitale infopunten uit met informatie over sociale ondersteuning en contactpersonen. Denk aan de voorzorgcirkel of een sociaal makelaar. Zo komt de juiste vraag op de juiste plek, krijgt iemand sneller hulp en wordt de zorg minder belast: een win-winsituatie voor iedereen.

Goede zorg door samenwerking met zorgverleners, patiënten en naasten
Goede zorg ontstaat als we samenwerken: als inwoner, als naaste en als zorgverlener. Veel gaat al goed, maar soms gaat het nog mis. Informatie is onduidelijk, mensen moeten hun verhaal steeds opnieuw vertellen en/of de afstemming ontbreekt. Als we helder communiceren en goed samenwerken, ontstaat zorg die deskundig is, aandacht geeft en écht helpt.
Adviezen
1. Communiceer duidelijk en begrijpelijk: zie de patiënt als partner
- Gebruik eenvoudige taal, ook als het gaat over het lichaam of medische onderwerpen.
- Ondersteun het gesprek met hulpmiddelen zoals apps, filmpjes of AI-tools.
- Geef ruimte voor vragen en zorg voor een gelijkwaardig gesprek.
- Bied hulp bij het kiezen (keuzenhulp) afgestemd op iemands voorkeuren.
- Help mensen om regie te nemen waar dat kan. Controleer ook altijd of ze het begrijpen en of het bij hen past.
2. Deel gegevens en bied overzicht
- Werk met één duidelijk medisch dossier dat toegankelijk is voor zowel de inwoner als de zorgverlener.
- Kijk binnen de privacyregels naar wat wél kan – er is vaak meer mogelijk dan je denkt.
3. Verbeter de samenwerking binnen, tussen en buiten ziekenhuizen
- Maak tijd om goed af te stemmen, binnen én buiten het ziekenhuis.
- Werk samen met andere ziekenhuizen, huisartsen, wijkzorg en mantelzorgers.
- Zoek naar samenwerking binnen de regio, daarbuiten én over de grens als dat kan.
4. Maak meer ruimte voor de patiënt
- Praat mét mensen, niet over hen. Betrek de omgeving en ervaringsdeskundigen.
- Gebruik ‘Laat OMA thuis’: laat je Oordeel, Mening en Aannames los.
- Werk met LVSD: Luisteren, Vragen, Samenvatten, Doorvragen.
- Bespreek ook wat níet behandelen betekent en welke palliatieve zorg of begeleiding daarbij past.
- Gebruik spraaktechnologie om informatie begrijpelijk samen te vatten. Zo blijft het gesprek persoonlijk, zonder afleiding van een scherm.
- Als zorgverlener hoef je het niet alleen te weten of te doen. Betrek ook anderen die de vraag, de mens en diens omgeving goed kennen.
5. Zorg voor goed geïnformeerde zorgverleners
- Zorg voor bijscholing over zowel medische onderwerpen als de sociale omgeving (zoals via de sociale kaart), zodat zorgverleners breder kunnen kijken.
- Werk zoveel mogelijk op dezelfde manier. Dat zorgt voor herkenning.
6. Betrek mensen die de inwoner goed kennen
- Zorg dat je de mensen om iemand heen kent zoals naasten, begeleiders en ervaringsdeskundigen.
- Vraag als zorgverlener gerust om hun advies – je hoeft het niet alleen te weten of te doen.
- Zoek samen naar een aanpak die past, ook buiten je eigen sector.

Fatima (48)
Moeder met vier jonge kinderen in een opvanglocatie.
Fatima spreekt niet goed Nederlands, woont in een asielzoekerscentrum en heeft ernstige buikpijn. Ze voelt zich vaak gestrest omdat ze alles alleen moet regelen. Haar situatie is heel kwetsbaar. Haar verhaal laat zien hoe belangrijk het is dat zorg ook praktische ondersteuning biedt, met aandacht voor taal, leefsituatie, andere cultuur en emotionele belasting.

Hannah (53)
Eenzame vrouw zonder netwerk en hersenletsel.
Hannah woont alleen en heeft problemen met haar geheugen en concentratie door Niet Aangeboren Hersenletsel (NAH). Ze begrijpt medische termen moeilijk. Door haar hersenletsel en eenzaamheid komt ze steeds meer alleen te staan. Haar situatie laat zien dat zorg toegankelijk moet zijn voor iedereen, via duidelijke communicatie en een vast aanspreekpunt.

Hennie (32)
is een jonge vrouw die hulp vermijdt, met mogelijke psychische problemen.
Hennie heeft gezondheidsproblemen, maar wil niet snel naar de dokter. Ze heeft ook mogelijk psychische problemen. Haar situatie wordt slechter door het vermijden van hulp. Hennie is geholpen met psychologische ondersteuning en goede informatie over mogelijke zorg.

Youssef (58)
is een patiënt met kanker.
Youssef moet vaak naar het ziekenhuis voor zijn behandelingen. Dat kost hem veel tijd en geld. Door zijn gezondheidsproblemen en zorgen voelt hij zich emotioneel en lichamelijk moe. Dat maakt het dagelijkse leven extra lastig. Hij heeft hulp en begeleiding nodig bij zijn zorgtraject, zowel fysiek als mentaal.

Bram (23)
is een jonge man met ongezonde leefstijl.
Bram beweegt niet genoeg, rookt en eet en drinkt veel ongezonde dingen. Zijn keuzes vormen een groot risico voor zijn gezondheid nu en de toekomst. Zijn situatie laat zien dat het belangrijk is om mensen te helpen gezonder te leven.

Femke (13)
is eenkind en leeft in een arm gezin.
Haar beide ouders hebben een lagere opleiding gehad en hebben niet veel geld. Femke haar gezondheid wordt beïnvloed doordat ze niet altijd genoeg te eten krijgt en ze heeft moeilijkheden op school omdat haar ouders haar niet goed kunnen ondersteunen. Haar verhaal laat zien dat je hulpmoet geven op meerdere gebieden, om gezondheid te vergroten.

Geert (61)
staat ingepland voor een operatie.
Hij moet een kunstknie laten vervangen na aanhoudende problemen. Geert komt niet vaak in het ziekenhuis, maar als het nodig is wil hij heel goede zorg en snel geholpen worden.

Truus (52)
heeft vaak hartklachten, dit maakt haar onzeker.
Truus krijgt vaak plotseling klachten aan haar hart en moet dan snel geholpen worden. Ze heeft snel de juiste zorg en tests nodig. Haar verhaal laat zien dat het belangrijk is dat mensen met spoedeisende klachten snel geholpen worden.

Bennie (86)
is oud en woont alleen thuis, hij heeft dementie en diabetes.
Hij moet vaak naar het ziekenhuis. Hij woont alleen en krijgt hulp van een mantelzorger. Omdat Bennie steeds meer vergeet, wordt zijn gezondheid slechter. Zijn situatie laat zien dat er speciale zorg nodig is voor oudere mensen met meerdere gezondheidsproblemen.

Mieke (58)
Is langdurig ziek en heeft het financieel en sociaal minder makkelijk.
Mieke is langdurig ziek door haar longziekte COPD. Ze heeft moeite om naar het ziekenhuis te gaan voor haar behandelingen omdat ze weinig geld heeft. Haar verhaal laat zien hoe belangrijk het is dat iedereen makkelijk toegang heeft tot zorg en preventie, vooral voor mensen in kwetsbare situaties.

8 Doelen met adviezen
De inwoners geven de zorg in Twente acht duidelijke doelen met adviezen mee. Ze gaan niet alleen over de ziekenhuizen, maar over dehele zorg in Twente. Deze doelen en adviezen vormen de kern van deze uitgave.
Doel 1: Goede zorg doorsamenwerking met zorgverleners, patiënten en naasten
Doel 2: Iedereen toegang tot de zorg, zonder drempels (fysiek, financieel, (digi) taal en vervoer
Doel 3: Beschikbaar houden van spoedzorg en verloskunde
Doel 4: Beschikbaar houden van planbare zorg/complexe zorg of situatie
Doel 5: Behoud van genoeg zorgverleners en fijn werk
Doel 6: Gezonde levensstijl en vroeg signalering (preventie als middel)
Doel 7: Omzien naar elkaar: zorg doen we samen
Doel 8: Out-of-the-box idee: maak onze regio dé plek voor de zorg van de toekomst

Persona's
Tijdens de dialoog keken we mee door de ogen van verschillende persona’s – mensen met verschillende achtergronden, situaties en zorgbehoeften. Hun verhalen lieten ons zien hoe zij zorg echt ervaren: niet als losse afspraken of loketten, maar als iets dat direct raakt aan het dagelijks leven.
De inzichten die we hieruit haalden, hebben vaak met meerdere doelen tegelijk te maken. Daarom noemen we ze apart. Ze laten zien wat mensen nodig hebben om zorg echt toegankelijk, begrijpelijk en helpend te maken –los van leeftijd, aandoening of situatie.
Hieronder delen we de belangrijkste lessen, als uitnodiging om samen de zorg beter te organiseren.

Aanleiding en proces
Waarom organiseerden de ziekenhuizen dialoog bijeenkomsten?
De zorg staat onder druk. Mensen worden steeds ouder waardoor de vraag naar zorg toeneemt. Tegelijk gaan veel zorgverleners met pensioen en zijn er te weinig mensen om hun werk over te nemen. Dat is een dubbel probleem. Ook komen er vragen bij het ziekenhuis terecht die misschien beter op een andere plek beantwoord kunnen worden. Daarom is het belangrijk om samen na te denken over: hoe zorgen we ervoor dat goede zorg beschikbaar blijft voor iedereen die dat nodig heeft?
Waarom samen denken?
MST en ZGT willen samen aan een oplossing werken voor de vraag: hoe blijft de zorg goed en bereikbaar, nu en in de toekomst? Ze besloten iets nieuws te doen: inwoners, medewerkers, zorgpartners, gemeenten en zorgverzekeraars mee laten denken over de uitdaging én oplossingen. Niet vanuit cijfers of modellen, maar over één grote vraag: hoe ziet de zorg eruit die we willen doorgeven aan onze (klein)kinderen?
Gezamenlijke wijsheid
Als de ziekenhuizen beter gaan samenwerken, kunnen sommige problemen opgelost worden. Maar dat is niet genoeg. MST en ZGT willen samen met anderen de ziekenhuiszorg in Twente opnieuw bedenken. We zijn gestart met de vraag. “Hoe ziet de zorg er over 20 jaar uit? Wat moet dichtbij blijven, wat kan anders?” De ideeën van betrokken inwoners en andere partijen helpen om dat beeld te vormen.
Wie hebben mee gedaan?
De zorg gaat ons allemaal aan. Daarom hebben MST en ZGT zoveel mogelijk mensen bij dit proces betrokken. In januari tot en met juli 2025 organiseerden zij verschillende, aparte dialoogbijeenkomsten met:
- Medewerkers van MST en ZGT
- Inwoners van Twente
- Zorgpartners in de regio
- Gemeenten in Twente
- De zorgverzekeraars
De resultaten van deze bijeenkomsten worden gekoppeld en samengevoegd.
Inwonersdialogen
De dialogen met inwoners hebben op drie manieren plaatsgevonden. Immers, hoe meer mensen meedenken, hoe beter het advies aan de ziekenhuizen. Er waren:
- Vijf grote dialoogbijeenkomsten met 75 inwoners
- Gesprekken met de ‘zachte stemmen’, kleine gesprekken met mensen die niet met de grote bijeenkomsten mee willen of kunnen doen
- Een digitale dialoog met alle Twentenaren
Vijf grote dialoogbijeenkomsten met 75 inwoners
In deze bijeenkomsten werkten we in vijf stappen aan een advies voor de ziekenhuizen:
- 13 februari 2025 – Inwoners deelden hun wensen, zorgen en ideeën over de toekomst van de ziekenhuizen
- 13 maart 2025 – We bundelden de zorgen en ideeën en maken er thema’s en vragen van
- 17 april 2025 – Experts deelden hun kennis, dachten mee en vulden de ideeën aan
- 15 mei 2025 – We dachten na over de zorg vanuit het perspectief van verschillende typen inwoners (persona’s)
- 5 juni 2025 – We maken van alles één geheel, één advies aan de ziekenhuizen
In totaal meldden zich 200 inwoners aan voor de grote dialoogbijeenkomsten. Daaruit zijn 75 mensen geselecteerd om mee te doen. Deze groep is samengesteld op basis van leeftijd en woonplaats, zodat Twente zo goed mogelijk vertegenwoordigd is. De inwoners die meededen, komen uit de gemeenten: Almelo, Borne, Dinkelland, Enschede, Haaksbergen, Hellendoorn, Hengelo, Hof van Twente, Losser, Oldenzaal, Rijssen-Holten, Tubbergen, Twenterand en Wierden.
Gesprekken met de ‘zachte stemmen’
Ook hebben we gesproken met mensen die niet naar de grote bijeenkomsten konden of wilden komen. Denk aan dak- en thuislozen, ouderen in een kwetsbare positie, mensen met een migratieachtergrond, mensen met een beperking of een taalachterstand. Zij zijn op een voor hun vertrouwde plek bevraagd in kleine gesprekken.
Een digitale dialoog met alle Twentenaren
Via een online vragenlijst hebben we onderzocht wat inwoners belangrijk vinden. Alle Twentenaren konden hier hun mening en ideeën delen. Waar maken zij zich zorgen over? Wat vinden zij dat moet veranderen? Er hebben meer dan 1000 mensen gereageerd. Al deze input is geanalyseerd en gebruikt in de grote bijeenkomsten.



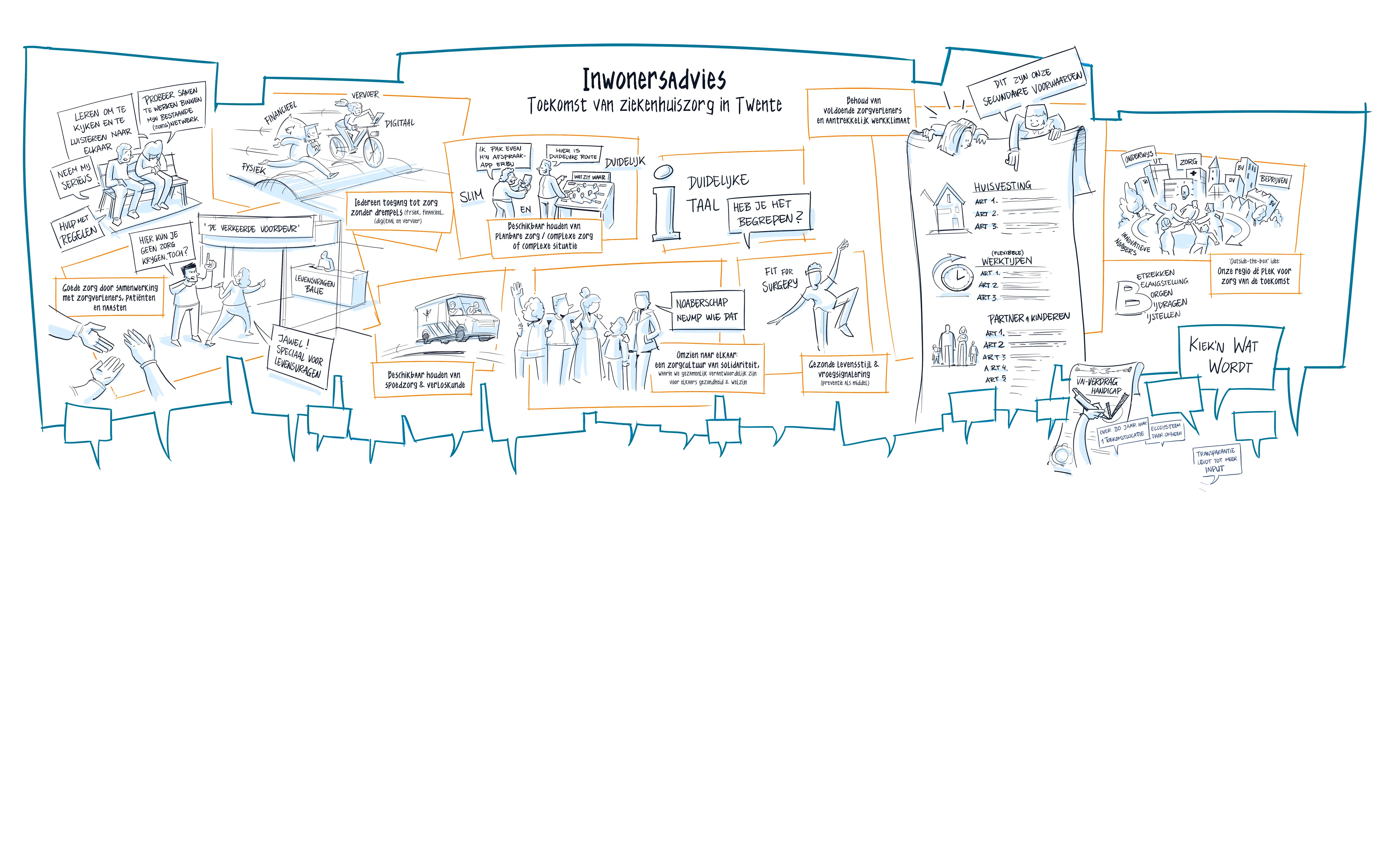








































‘Out-of-the-box’ idee: maak onze regio dé plek voor de zorg van de toekomst
Onze regio heeft alles in huis: zorg, techniek, onderwijs, noaberschap, innovatieve bedrijven én doeners. Laten we dat slim combineren tot iets nieuws. Een moderne plek waar de zorg, leren, omzien naar elkaar en technologie samenkomen. Niet los van elkaar, maar samen, mensgericht, klaar voor de toekomst. Zo profiteert de hele regio nu en over 30 jaar, omdat we meebewegen, flexibel zijn en altijd dichtbij en sociaal blijven. Vanuit win-win denken bouwen we de toekomst van de zorg.
Adviezen
- Zorgcampus van de toekomst. Breng de zorg, het onderwijs, bedrijven en technologie samen in één centrum. Laat studenten, sociale bedrijven en zorgverleners er samen leren, ontwikkelen en verbeteren.
- Win-win als uitgangspunt: vernieuw slim én sociaal. Denk in oplossingen, niet in problemen. Gebruik wat er al is. Maak koppelpunten waar mensen, kennis en vragen samenkomen. Werk samen met technologiebedrijven en leer van goede voorbeelden – ook buiten de zorg.
- Zorgtechnologie die mensen versterkt en de zorg ontlast: gebruik technologie die mensen echt versterkt. Denk aan digitale zorgmaatjes, thuismonitoring, keuzenhulpen of vertaalhulpen. Laat iedereen oefenen in een veilige leeromgeving. Laat zorgprofessionals technologie gebruiken in de samenwerking. Maak gebruik van robotchirurgie of van AI, bijvoorbeeld bij diagnosestelling of administratietaken, waar dit kan. Zo blijft er meer tijd voor het gesprek.
- Organiseer het anders, werk samen. Laat zorgorganisaties, onderwijsinstellingen en bedrijven sámen werken aan een nieuw zorgconcept. Zorg dat winst terugvloeit naar de zorg en scholing.
- Begin gewoon ergens. Start op een plek – een afdeling of wijk. Probeer, leer en verbeter. Betrek inwoners, studenten en zorgprofessionals. Bundel ieders kennis en ervaring.
- Denk in scenario’s. We weten niet precies wat er komt: vergrijzing, personeelstekorten, technologische veranderingen. Juist daarom moeten we meerdere toekomstbeelden verkennen. Zo blijven we voorbereid en kunnen we keuzes maken die passen bij wat Twente nodig heeft – nu én later.
Twente kan koploper zijn, als we samen durven denken én doen.

Omzien naar elkaar: zorg doen we samen
Zorg is niet iets wat je alleen krijgt. Het is iets dat we samen doen. Als inwoners willen we duidelijkheid, de mogelijkheid om mee te denken over keuzes en goede ondersteuning in ons dagelijks leven. We willen ook ruimte en waardering voor mantelzorgers. Zo bouwen we samen aan een zorgcultuur van solidariteit – waarin we met elkaar verantwoordelijkheid dragen voor gezondheid en welzijn.
Adviezen
- Zorg is samenwerking. Werk samen met inwoners, mantelzorgers en collega’s binnen én buiten het ziekenhuis. Ken elkaar, overleg met elkaar en maak gebruik van elkaars kennis. Maak ruimte voor samenspel – zorg voor samenwerking in twee richtingen.
- Gebruik de kennis van de omgeving. Zie ervaringsdeskundigen, naasten en collega’s in de ggz, ouderenzorg of gehandicaptenzorg als waardevolle hulpbronnen. Hun kennis komt voort uit ervaring en nabijheid.
- Verbind ziekenhuiszorg en het dagelijks leven. Werk samen met mensen in de wijk – zoals sociaal makelaars, noabers of dorpsondersteuners. Zij kunnen helpen bij voorbereiding en herstel.
- Help mensen regie te nemen. Zorg dat informatie duidelijk is en makkelijk te vinden. Help inwoners om mee te denken en keuzes te maken over hun gezondheid en kwaliteit van leven. Bijvoorbeeld met uitleg, trainingen of een persoonlijke kaart, waarop staat wat voor hen belangrijk is: ook bij voorbereiding op opname of ontslag.
- Steun mantelzorgers vanaf het begin. Bied één herkenbare plek in het ziekenhuis voor hulp, informatie en ontmoeting. Laat ook mantelzorgers elkaar ondersteunen.
- Betrek mensen bij keuzes. Niet alleen bij grote beslissingen, maar ook in het dagelijks contact.
- Maak het overzichtelijk – verbind in het netwerk, maak geen extra loketten. Verbind bestaande netwerken en loketten slim met elkaar. Maak samen heldere afspraken, zodat iedereen weet bij wie je waarvoor terechtkunt. Dat helpt de inwoner én de professional.

Gezonde levensstijl en vroeg signalering (preventie als middel)
We merken steeds vaker dat voorkomen beter is dan genezen. Dat lukt alleen als we problemen op tijd herkennen, elkaar begrijpen en beter samenwerken. Gezondheid gaat niet alleen over het lichaam, maar ook over vertrouwen, de omgeving en wat iemand zelf (nog of weer) kan. Daarom willen we samen kijken wat nodig is en niet wachten tot het misgaat. Hierbij speelt ook het ziekenhuis een belangrijke rol. Door eerder mee te kijken en mee te denken, kunnen klachten eerder worden voorkomen of aangepakt. Zo voorkomen we dat de zorg vastloopt.
Adviezen
- Signaleer op tijd, dichtbij huis en houd de lijnen kort.
- Verbind de zorg met het dagelijks leven. Combineer medische zorg met ondersteuning thuis, mantelzorg en technologie. Zo sluiten de zorg en het gewone leven beter op elkaar aan.
- Kijk breed naar de mens. Let niet alleen op medische klachten, maar ook op iemands sociale situatie, omgeving en wie er al betrokken zijn. Kijk waar verbindingen te maken zijn die echt helpen – voor de inwoner én de zorgverlener. Help mensen niet alleen om gezonde keuzes te maken, maar ook om die vol te houden. Dáár zit de kern.
- Verplaats zorg als het kan. Kijk samen wat met advies van het ziekenhuis ook buiten het ziekenhuis kan, met goede ondersteuning. Denk ook aan wat vooraf of rondom een behandeling al preventief kan worden gedaan.
- Werk meer samen aan preventie – iedereen doet mee. Voorkom dat mensen zeggen: “Dat is mijn taak niet.” Bundel kennis en krachten over de hele lijn – in zorg, welzijn, onderwijs, werk en buurt.
- Behoud en bouw voort op wat werkt zoals de blue zones. Houd vast aan wat al bijdraagt aan positieve gezondheid in het ziekenhuis, zoals nu bij ZGT. Breid dat waar mogelijk uit.
- Investeer in ‘fit naar de zorg’. Gebruik methodes zoals Fit for surgery: samen werken aan een goede voorbereiding op een opname of operatie. Dat helpt mensen fitter het ziekenhuis in te gaan én sneller weer naar huis te gaan.

Behoud van genoeg zorgverleners en fijn werk
Als inwoners willen we dat zorgverleners hun werk goed en met plezier kunnen doen. Minder regels, meer vertrouwen en goede samenwerking helpen daarbij. Het is belangrijk om te investeren in leren en omscholen – binnen en buiten de zorg. Zo blijven mensen in de zorg werken en kiezen ook nieuwe mensen voor dit werk. Als patiënten goede ondersteuning krijgen, kunnen ze meer zelf doen. Dat helpt hén én verlicht de druk op de zorg.
Adviezen
1. Werk mensgericht en samen
- Geef inwoners regie en de ondersteuning die past bij hun situatie.
- Werk samen in de regio en over de grens, zonder onnodige concurrentie.
2. Minder regels, meer ruimte
- Betrek zorgverleners bij het verbeteren van processen.
- Schrap regels die niet nodig zijn en geef zorgverleners vertrouwen.
- Laat zorgverleners doen waar ze goed in zijn: goede zorg verlenen, zonder te veel bijzaken.
3. Slimmer werken en leren
- Gebruik digitale hulp. Zet hybride zorg en digitale platforms slim in om kennis te delen en werk te besparen. Gebruik ook AI voor slimme personeelsplanning.
- Zet zorgverleners zoals verpleegkundig specialisten breder in, zodat ze flexibel kunnen werken. Dat geeft meer ruimte en flexibiliteit in wie wat doet.
- Gebruik technologie zoals AI, spraakherkenning en dashboards die direct informatie geven. Dat bespaart tijd en maakt gesprekken prettiger – minder typen, meer contact.
- Zorg dat informatie voor inwoners duidelijk en herkenbaar is en makkelijk te delen in de regio.
- Maak systemen eenvoudiger. Laat mensen zelf informatie opzoeken en bijvoorbeeld afspraken plannen.
4. Investeer in mensen
- Zorg dat mensen kunnen leren en doorgroeien, ook tijdens hun werk.
- Trek nieuwe collega’s aan van buiten de zorg, denk aan herintreders of mensen uit het buitenland.
- Wissel personeel flexibel uit tussen zorgorganisaties en werf samen nieuwe medewerkers.
- Organiseer buddysystemen.
- Laat medewerkers – en hun partners – ambassadeurs worden van de regio én van het werken in de zorg.

Beschikbaar houden van planbare zorg/complexe zorg of situatie
Als inwoners willen we dat de zorg duidelijk, goed afgestemd en menselijk blijft. Niet alles hoeft dichtbij of op een ziekenhuislocatie te zijn, als we maar weten waar we aan toe zijn. De druk op de zorg is hoog. Daarom is het belangrijk om tijd, mensen en middelen slim te gebruiken. Help ons om dingen zelf te kunnen doen, dat geeft ons meer regie en zorgt voor meer ruimte in de zorg. Vertel duidelijk wat er verandert en waarom. En leer van wat goed gaat, ook buiten Nederland. Door te laten zien wat wél goed werkt, groeit het vertrouwen.
Adviezen
1. Toekomstbestendige zorg dichtbij
- Zorg voor herkenbare aanspreekpunten en duidelijke routes binnen én buiten het ziekenhuis. (zie ook Doel 2.)
- Kijk verder dan alleen de medische kant. Bespreek medische én sociale vragen meteen bij het eerste contact of bij een beoordeling door de arts.
- Bereid mensen goed voor op planbare zorg. Geef heldere informatie en bied passende ondersteuning.
- Voorkom dat mensen tussen wal en schip vallen. Bespreek op tijd welke hulp of sociale steun nodig is om snel te herstellen – en vraag na of iemand die steun al heeft.
- Investeer in mantelzorg en netwerkzorg, zodat mensen langer zelfredzaam blijven. Zorg voor een warme verwijzing naar plekken die daarbij helpen, zoals de voorzorgcirkel, een sociaal makelaar of een steunpunt voor mantelzorgers (zie ook Doel 7).
- Denk vooruit. Ontwikkel nu al de zorg voor situaties die straks vaker voorkomen, bijvoorbeeld oogzorg.
2. Zorg die anders durft te denken en doen
- Verbind zorg met het dagelijks leven. Koppel ziekenhuiszorg aan wat mensen thuis nodig hebben. Doe dat niet zelf, open geen nieuw loket, maar werk slim samen met anderen. Verwijs mensen naar hun sociale netwerk of mantelzorg als dat kan.
- Wees duidelijk over wat het ziekenhuis wél en niet kan bieden. Leg helder uit wat mogelijk is en wat niet – en help mensen verder met een goede verwijzing. Dat geeft vertrouwen en voorkomt verwarring.
- Zet digitale zorg slim in. Gebruik bijvoorbeeld beeldbellen, thuismeting of monitoring om reizen te voorkomen. Leg goed uit hoe het werkt en controleer of mensen het begrijpen.
- Laat mensen doen wat ze zelf kunnen, met hulp waar nodig. Stimuleer eigen regie met goede voorbereiding en begeleiding. Verwijs vanuit de spreekkamer door naar passende ondersteuning. Kijk niet alleen naar de klacht, maar naar de mens als geheel.
3. Zorg die past bij de situatie van de patiënt
- Geef mensen bij complexe zorg één vast aanspreekpunt. Maak ook duidelijk wie de hoofdbehandelaar is.
- Voorkom onnodige ziekenhuisbezoeken als iets ook thuis of digitaal kan.
- Help mensen bij het gebruik van digitale middelen, vooral als zij extra steun nodig hebben.
3. Slim samenwerken en zorg goed verdelen
- Blijf samenwerken tussen MST, ZGT, de regio en Duitsland.
- Zorg dat digitale systemen beter op elkaar aansluiten – ook internationaal.
- Breng zorg samen op één plek als dat helpt en bespreek vooraf de gevolgen samen met betrokkenen.

Beschikbaar houden van spoedzorg en verloskunde
Als inwoners vinden wij het belangrijk dat spoedzorg en verloskunde goed geregeld zijn: snel, duidelijk en dichtbij als het nodig is. Vooral in Noord-Twente maken we ons zorgen over de afstand tot zorg. We denken graag mee over oplossingen die de zorg menselijker maken en minder belastend, voor inwoners én voor zorgverleners.
Adviezen
1. Spoedeisende hulp (SEH) op maat
- Maak duidelijk wat wél en geen spoed is. Gebruik filmpjes en eenvoudige uitleg, zodat wij betere keuzes kunnen maken.
- Laat ons meedenken: wat helpt ons om niet onnodig naar de spoedpost te gaan? En wat is voor ons een goed alternatief?
- Leg goed uit hoe triage werkt. Vertel waarom we soms moeten wachten of worden doorverwezen.
- Zorg dat we ons begrepen voelen. Spreek begrijpelijke taal en controleer of we het snappen.
- Gebruik slimme technologie zoals systemen die vragen stellen en antwoorden geven in meerdere talen.
- Werk samen als één team. Huisartsenpost, ambulance, GGZ en SEH kunnen dubbel werk voorkomen als ze beter afstemmen.
- Gebruik één systeem zodat alle zorgverleners dezelfde informatie hebben en ons beter kunnen helpen.
- Let op de bereikbaarheid, vooral in dorpen en in Noord-Twente. Kijk bij triage ook of vervoer een probleem is.
- Investeer in personeel. Zorg dat het aantrekkelijk blijft om in de zorg in Twente te werken.
- Voorkom spoed als dat kan. Gebruik thuismetingen, slimme horloges of apps die problemen vroeg signaleren.
- Houd aandacht voor de menselijke maat, ook als de zorg wordt geconcentreerd. Persoonlijk contact blijft voor ons belangrijk.
2. Verloskunde zonder verrassingen
- Bespreek vooraf wat onzeker kan zijn. Duidelijkheid en rust van tevoren geven vertrouwen.
- Werk als één team: van kraamzorg tot ziekenhuis.
- Evalueer thuisbevallingen samen. Kijk eerlijk naar wat veilig, haalbaar en bereikbaar is – vooral als de zorg wordt geconcentreerd.
3. Ambulancezorg op maat en samenwerking
- Laat zorg al thuis beginnen als dat kan. Denk aan beeldbellen of hulp van een verpleegkundig specialist.
- Zorg voor directe zorg op de juiste plek. Liever iets verder reizen dan onnodig wachten.
- Bied passende zorg in de laatste levensfase. Een palliatief team kan soms beter passen dan een ambulance.
- Gebruik vervoer op een slimme manier zoals een medium-care ambulance of ander passend vervoer wanneer dat kan of nodig is.
Specifiek vanuit persona’s
Inwoners geven aan, dat ze bij spoedzorg vooral behoefte hebben aan zekerheid, duidelijkheid en vertrouwen. Ze willen niet alleen snelle medische hulp, maar ook iemand die naast hen staat en uitlegt wat er gebeurt. Zorg moet begrijpelijk zijn, bereikbaar en passen bij de situatie. Bespreek vooraf wat mogelijk is. Houd rekening met taal en geef mensen in een kwetsbare situatie één vast aanspreekpunt – iemand die meedenkt, de weg wijst en overzicht geeft. En kijk verder dan alleen spoedzorg. Probeer de kwetsbare situatie te verbeteren, waar dat kan.

Iedereen toegang tot de zorg, zonder drempels (fysiek, financieel, (digi) taal en vervoer)
Als je zorg nodig hebt, moet die beschikbaar, bereikbaar en begrijpelijk zijn. Toch is dat voor veel mensen nu nog te ingewikkeld. Reizen, informatie vinden of hulp regelen lukt niet altijd – zeker niet, als je al veel aan je hoofd hebt. Daarom is het belangrijk om plannen te maken samen met de mensen om wie het gaat. Vraag regelmatig wat beter kan, en verbeter dat ook. Gebruik het VN-verdrag Handicap (vooral artikels 5 en 9) om drempels te herkennen én weg te nemen – fysiek, financieel, digitaal, in taal of vervoer.
Adviezen
1. Zorg dat mensen het ziekenhuis goed kunnen bereiken
- Kijk naar de hele regio: spreid de zorg waar dat kan, en bundel waar dat nodig is om de zorg beschikbaar te houden.
- Kijk naar wat bereikbaar is voor iedereen in de regio en niet alleen naar waar een gebouw nu staat.
- Vervoer regelen hoort bij goede zorg – net als medicatie of nazorg. Help mensen om vervoer te regelen, bijvoorbeeld via een app, bij de balie of met een overzicht dat op elke poli te gebruiken is.
- Werk samen met vrijwilligers of chauffeurs. Denk aan buddyvervoer: van huiskamer naar spreekkamer. Of aan speciaal vervoer voor bepaalde doelgroepen.
- Zorg voor duidelijke bushaltes, parkeerplekken en looproutes in en rond het ziekenhuis.
- Kijk samen met inwoners of pendelbussen nodig zijn, bijvoorbeeld tussen MST en ZGT.
- Maak samen een plan voor bereikbaarheid – met gemeenten, zorgverzekeraars en de provincie.
2. Voorkom reizen als dat niet nodig is
- Bied digitale zorg aan als dat kan en wenselijk is. Dat geeft mensen meer regie en voorkomt onnodig reizen van huiskamer naar spreekkamer.
- Combineer slimme vormen van zorg op locatie en online contact.
- Bedenk samen met patiënten oplossingen voor mensen die moeite hebben met reizen.
3. Haal drempels weg rond taal, geld,digitale middelen en informatie
- Maak één duidelijk platform voor communicatie zodat iedereen weet waar hij terecht kan.
- Gebruik eenvoudige taal in brieven en gesprekken. Ontwikkel die samen met inwoners en test ze in de praktijk. Gebruik waar mogelijk AI-hulpmiddelen (zie ook Doel 1.4).
- Verwijs actief door bij vragen, die niet over zorg gaan zoals geldzaken of sociale problemen. Denk aan sociaal raadslieden of welzijnswerk. Zorg dat medewerkers de sociale kaart goed kennen en er makkelijk mee kunnen werken. Organiseer dit per afdeling of ziekenhuis breed.
- Maak de weg in het ziekenhuis duidelijk. Gebruik duidelijke borden, heldere uitleg en filmpjes die mensen thuis alvast kunnen bekijken.
- Organiseer regelmatig een ‘niet-patiënt-safari’. Loop met patiënten mee alsof je geen zorgverlener bent om drempels te ontdekken en aan te pakken.
4. Spreek duidelijk en met respect
- Leg rustig uit wat iemand kan verwachten en waarom.
- Wees nieuwsgierig, niet veroordelend. Stel vragen met een open houding.
- Kijk verder dan alleen gedrag. Zie de mens erachter, met zijn of haar dagelijks leven, verleden, cultuur of onwetendheid.
- Geef zorgverleners de ruimte om hun aanpak af te stemmen op de persoon die voor hen zit.
5. Verbind zorg met sociale ondersteuning
- Werk samen met mantelzorgers, casemanagers, ervaringsdeskundigen en sociale hulpverleners.
- Breid digitale infopunten uit met informatie over sociale ondersteuning en contactpersonen. Denk aan de voorzorgcirkel of een sociaal makelaar. Zo komt de juiste vraag op de juiste plek, krijgt iemand sneller hulp en wordt de zorg minder belast: een win-winsituatie voor iedereen.

Goede zorg door samenwerking met zorgverleners, patiënten en naasten
Goede zorg ontstaat als we samenwerken: als inwoner, als naaste en als zorgverlener. Veel gaat al goed, maar soms gaat het nog mis. Informatie is onduidelijk, mensen moeten hun verhaal steeds opnieuw vertellen en/of de afstemming ontbreekt. Als we helder communiceren en goed samenwerken, ontstaat zorg die deskundig is, aandacht geeft en écht helpt.
Adviezen
1. Communiceer duidelijk en begrijpelijk: zie de patiënt als partner
- Gebruik eenvoudige taal, ook als het gaat over het lichaam of medische onderwerpen.
- Ondersteun het gesprek met hulpmiddelen zoals apps, filmpjes of AI-tools.
- Geef ruimte voor vragen en zorg voor een gelijkwaardig gesprek.
- Bied hulp bij het kiezen (keuzenhulp) afgestemd op iemands voorkeuren.
- Help mensen om regie te nemen waar dat kan. Controleer ook altijd of ze het begrijpen en of het bij hen past.
2. Deel gegevens en bied overzicht
- Werk met één duidelijk medisch dossier dat toegankelijk is voor zowel de inwoner als de zorgverlener.
- Kijk binnen de privacyregels naar wat wél kan – er is vaak meer mogelijk dan je denkt.
3. Verbeter de samenwerking binnen, tussen en buiten ziekenhuizen
- Maak tijd om goed af te stemmen, binnen én buiten het ziekenhuis.
- Werk samen met andere ziekenhuizen, huisartsen, wijkzorg en mantelzorgers.
- Zoek naar samenwerking binnen de regio, daarbuiten én over de grens als dat kan.
4. Maak meer ruimte voor de patiënt
- Praat mét mensen, niet over hen. Betrek de omgeving en ervaringsdeskundigen.
- Gebruik ‘Laat OMA thuis’: laat je Oordeel, Mening en Aannames los.
- Werk met LVSD: Luisteren, Vragen, Samenvatten, Doorvragen.
- Bespreek ook wat níet behandelen betekent en welke palliatieve zorg of begeleiding daarbij past.
- Gebruik spraaktechnologie om informatie begrijpelijk samen te vatten. Zo blijft het gesprek persoonlijk, zonder afleiding van een scherm.
- Als zorgverlener hoef je het niet alleen te weten of te doen. Betrek ook anderen die de vraag, de mens en diens omgeving goed kennen.
5. Zorg voor goed geïnformeerde zorgverleners
- Zorg voor bijscholing over zowel medische onderwerpen als de sociale omgeving (zoals via de sociale kaart), zodat zorgverleners breder kunnen kijken.
- Werk zoveel mogelijk op dezelfde manier. Dat zorgt voor herkenning.
6. Betrek mensen die de inwoner goed kennen
- Zorg dat je de mensen om iemand heen kent zoals naasten, begeleiders en ervaringsdeskundigen.
- Vraag als zorgverlener gerust om hun advies – je hoeft het niet alleen te weten of te doen.
- Zoek samen naar een aanpak die past, ook buiten je eigen sector.

Fatima (48)
Moeder met vier jonge kinderen in een opvanglocatie.
Fatima spreekt niet goed Nederlands, woont in een asielzoekerscentrum en heeft ernstige buikpijn. Ze voelt zich vaak gestrest omdat ze alles alleen moet regelen. Haar situatie is heel kwetsbaar. Haar verhaal laat zien hoe belangrijk het is dat zorg ook praktische ondersteuning biedt, met aandacht voor taal, leefsituatie, andere cultuur en emotionele belasting.

Hannah (53)
Eenzame vrouw zonder netwerk en hersenletsel.
Hannah woont alleen en heeft problemen met haar geheugen en concentratie door Niet Aangeboren Hersenletsel (NAH). Ze begrijpt medische termen moeilijk. Door haar hersenletsel en eenzaamheid komt ze steeds meer alleen te staan. Haar situatie laat zien dat zorg toegankelijk moet zijn voor iedereen, via duidelijke communicatie en een vast aanspreekpunt.

Hennie (32)
is een jonge vrouw die hulp vermijdt, met mogelijke psychische problemen.
Hennie heeft gezondheidsproblemen, maar wil niet snel naar de dokter. Ze heeft ook mogelijk psychische problemen. Haar situatie wordt slechter door het vermijden van hulp. Hennie is geholpen met psychologische ondersteuning en goede informatie over mogelijke zorg.

Youssef (58)
is een patiënt met kanker.
Youssef moet vaak naar het ziekenhuis voor zijn behandelingen. Dat kost hem veel tijd en geld. Door zijn gezondheidsproblemen en zorgen voelt hij zich emotioneel en lichamelijk moe. Dat maakt het dagelijkse leven extra lastig. Hij heeft hulp en begeleiding nodig bij zijn zorgtraject, zowel fysiek als mentaal.

Bram (23)
is een jonge man met ongezonde leefstijl.
Bram beweegt niet genoeg, rookt en eet en drinkt veel ongezonde dingen. Zijn keuzes vormen een groot risico voor zijn gezondheid nu en de toekomst. Zijn situatie laat zien dat het belangrijk is om mensen te helpen gezonder te leven.

Femke (13)
is eenkind en leeft in een arm gezin.
Haar beide ouders hebben een lagere opleiding gehad en hebben niet veel geld. Femke haar gezondheid wordt beïnvloed doordat ze niet altijd genoeg te eten krijgt en ze heeft moeilijkheden op school omdat haar ouders haar niet goed kunnen ondersteunen. Haar verhaal laat zien dat je hulpmoet geven op meerdere gebieden, om gezondheid te vergroten.

Geert (61)
staat ingepland voor een operatie.
Hij moet een kunstknie laten vervangen na aanhoudende problemen. Geert komt niet vaak in het ziekenhuis, maar als het nodig is wil hij heel goede zorg en snel geholpen worden.

Truus (52)
heeft vaak hartklachten, dit maakt haar onzeker.
Truus krijgt vaak plotseling klachten aan haar hart en moet dan snel geholpen worden. Ze heeft snel de juiste zorg en tests nodig. Haar verhaal laat zien dat het belangrijk is dat mensen met spoedeisende klachten snel geholpen worden.

Bennie (86)
is oud en woont alleen thuis, hij heeft dementie en diabetes.
Hij moet vaak naar het ziekenhuis. Hij woont alleen en krijgt hulp van een mantelzorger. Omdat Bennie steeds meer vergeet, wordt zijn gezondheid slechter. Zijn situatie laat zien dat er speciale zorg nodig is voor oudere mensen met meerdere gezondheidsproblemen.

Mieke (58)
Is langdurig ziek en heeft het financieel en sociaal minder makkelijk.
Mieke is langdurig ziek door haar longziekte COPD. Ze heeft moeite om naar het ziekenhuis te gaan voor haar behandelingen omdat ze weinig geld heeft. Haar verhaal laat zien hoe belangrijk het is dat iedereen makkelijk toegang heeft tot zorg en preventie, vooral voor mensen in kwetsbare situaties.

8 Doelen met adviezen
De inwoners geven de zorg in Twente acht duidelijke doelen met adviezen mee. Ze gaan niet alleen over de ziekenhuizen, maar over dehele zorg in Twente. Deze doelen en adviezen vormen de kern van deze uitgave.
Doel 1: Goede zorg doorsamenwerking met zorgverleners, patiënten en naasten
Doel 2: Iedereen toegang tot de zorg, zonder drempels (fysiek, financieel, (digi) taal en vervoer
Doel 3: Beschikbaar houden van spoedzorg en verloskunde
Doel 4: Beschikbaar houden van planbare zorg/complexe zorg of situatie
Doel 5: Behoud van genoeg zorgverleners en fijn werk
Doel 6: Gezonde levensstijl en vroeg signalering (preventie als middel)
Doel 7: Omzien naar elkaar: zorg doen we samen
Doel 8: Out-of-the-box idee: maak onze regio dé plek voor de zorg van de toekomst

Persona's
Tijdens de dialoog keken we mee door de ogen van verschillende persona’s – mensen met verschillende achtergronden, situaties en zorgbehoeften. Hun verhalen lieten ons zien hoe zij zorg echt ervaren: niet als losse afspraken of loketten, maar als iets dat direct raakt aan het dagelijks leven.
De inzichten die we hieruit haalden, hebben vaak met meerdere doelen tegelijk te maken. Daarom noemen we ze apart. Ze laten zien wat mensen nodig hebben om zorg echt toegankelijk, begrijpelijk en helpend te maken –los van leeftijd, aandoening of situatie.
Hieronder delen we de belangrijkste lessen, als uitnodiging om samen de zorg beter te organiseren.

Aanleiding en proces
Waarom organiseerden de ziekenhuizen dialoog bijeenkomsten?
De zorg staat onder druk. Mensen worden steeds ouder waardoor de vraag naar zorg toeneemt. Tegelijk gaan veel zorgverleners met pensioen en zijn er te weinig mensen om hun werk over te nemen. Dat is een dubbel probleem. Ook komen er vragen bij het ziekenhuis terecht die misschien beter op een andere plek beantwoord kunnen worden. Daarom is het belangrijk om samen na te denken over: hoe zorgen we ervoor dat goede zorg beschikbaar blijft voor iedereen die dat nodig heeft?
Waarom samen denken?
MST en ZGT willen samen aan een oplossing werken voor de vraag: hoe blijft de zorg goed en bereikbaar, nu en in de toekomst? Ze besloten iets nieuws te doen: inwoners, medewerkers, zorgpartners, gemeenten en zorgverzekeraars mee laten denken over de uitdaging én oplossingen. Niet vanuit cijfers of modellen, maar over één grote vraag: hoe ziet de zorg eruit die we willen doorgeven aan onze (klein)kinderen?
Gezamenlijke wijsheid
Als de ziekenhuizen beter gaan samenwerken, kunnen sommige problemen opgelost worden. Maar dat is niet genoeg. MST en ZGT willen samen met anderen de ziekenhuiszorg in Twente opnieuw bedenken. We zijn gestart met de vraag. “Hoe ziet de zorg er over 20 jaar uit? Wat moet dichtbij blijven, wat kan anders?” De ideeën van betrokken inwoners en andere partijen helpen om dat beeld te vormen.
Wie hebben mee gedaan?
De zorg gaat ons allemaal aan. Daarom hebben MST en ZGT zoveel mogelijk mensen bij dit proces betrokken. In januari tot en met juli 2025 organiseerden zij verschillende, aparte dialoogbijeenkomsten met:
- Medewerkers van MST en ZGT
- Inwoners van Twente
- Zorgpartners in de regio
- Gemeenten in Twente
- De zorgverzekeraars
De resultaten van deze bijeenkomsten worden gekoppeld en samengevoegd.
Inwonersdialogen
De dialogen met inwoners hebben op drie manieren plaatsgevonden. Immers, hoe meer mensen meedenken, hoe beter het advies aan de ziekenhuizen. Er waren:
- Vijf grote dialoogbijeenkomsten met 75 inwoners
- Gesprekken met de ‘zachte stemmen’, kleine gesprekken met mensen die niet met de grote bijeenkomsten mee willen of kunnen doen
- Een digitale dialoog met alle Twentenaren
Vijf grote dialoogbijeenkomsten met 75 inwoners
In deze bijeenkomsten werkten we in vijf stappen aan een advies voor de ziekenhuizen:
- 13 februari 2025 – Inwoners deelden hun wensen, zorgen en ideeën over de toekomst van de ziekenhuizen
- 13 maart 2025 – We bundelden de zorgen en ideeën en maken er thema’s en vragen van
- 17 april 2025 – Experts deelden hun kennis, dachten mee en vulden de ideeën aan
- 15 mei 2025 – We dachten na over de zorg vanuit het perspectief van verschillende typen inwoners (persona’s)
- 5 juni 2025 – We maken van alles één geheel, één advies aan de ziekenhuizen
In totaal meldden zich 200 inwoners aan voor de grote dialoogbijeenkomsten. Daaruit zijn 75 mensen geselecteerd om mee te doen. Deze groep is samengesteld op basis van leeftijd en woonplaats, zodat Twente zo goed mogelijk vertegenwoordigd is. De inwoners die meededen, komen uit de gemeenten: Almelo, Borne, Dinkelland, Enschede, Haaksbergen, Hellendoorn, Hengelo, Hof van Twente, Losser, Oldenzaal, Rijssen-Holten, Tubbergen, Twenterand en Wierden.
Gesprekken met de ‘zachte stemmen’
Ook hebben we gesproken met mensen die niet naar de grote bijeenkomsten konden of wilden komen. Denk aan dak- en thuislozen, ouderen in een kwetsbare positie, mensen met een migratieachtergrond, mensen met een beperking of een taalachterstand. Zij zijn op een voor hun vertrouwde plek bevraagd in kleine gesprekken.
Een digitale dialoog met alle Twentenaren
Via een online vragenlijst hebben we onderzocht wat inwoners belangrijk vinden. Alle Twentenaren konden hier hun mening en ideeën delen. Waar maken zij zich zorgen over? Wat vinden zij dat moet veranderen? Er hebben meer dan 1000 mensen gereageerd. Al deze input is geanalyseerd en gebruikt in de grote bijeenkomsten.

‘Out-of-the-box’ idee: maak onze regio dé plek voor de zorg van de toekomst
Onze regio heeft alles in huis: zorg, techniek, onderwijs, noaberschap, innovatieve bedrijven én doeners. Laten we dat slim combineren tot iets nieuws. Een moderne plek waar de zorg, leren, omzien naar elkaar en technologie samenkomen. Niet los van elkaar, maar samen, mensgericht, klaar voor de toekomst. Zo profiteert de hele regio nu en over 30 jaar, omdat we meebewegen, flexibel zijn en altijd dichtbij en sociaal blijven. Vanuit win-win denken bouwen we de toekomst van de zorg.
Adviezen
- Zorgcampus van de toekomst. Breng de zorg, het onderwijs, bedrijven en technologie samen in één centrum. Laat studenten, sociale bedrijven en zorgverleners er samen leren, ontwikkelen en verbeteren.
- Win-win als uitgangspunt: vernieuw slim én sociaal. Denk in oplossingen, niet in problemen. Gebruik wat er al is. Maak koppelpunten waar mensen, kennis en vragen samenkomen. Werk samen met technologiebedrijven en leer van goede voorbeelden – ook buiten de zorg.
- Zorgtechnologie die mensen versterkt en de zorg ontlast: gebruik technologie die mensen echt versterkt. Denk aan digitale zorgmaatjes, thuismonitoring, keuzenhulpen of vertaalhulpen. Laat iedereen oefenen in een veilige leeromgeving. Laat zorgprofessionals technologie gebruiken in de samenwerking. Maak gebruik van robotchirurgie of van AI, bijvoorbeeld bij diagnosestelling of administratietaken, waar dit kan. Zo blijft er meer tijd voor het gesprek.
- Organiseer het anders, werk samen. Laat zorgorganisaties, onderwijsinstellingen en bedrijven sámen werken aan een nieuw zorgconcept. Zorg dat winst terugvloeit naar de zorg en scholing.
- Begin gewoon ergens. Start op een plek – een afdeling of wijk. Probeer, leer en verbeter. Betrek inwoners, studenten en zorgprofessionals. Bundel ieders kennis en ervaring.
- Denk in scenario’s. We weten niet precies wat er komt: vergrijzing, personeelstekorten, technologische veranderingen. Juist daarom moeten we meerdere toekomstbeelden verkennen. Zo blijven we voorbereid en kunnen we keuzes maken die passen bij wat Twente nodig heeft – nu én later.
Twente kan koploper zijn, als we samen durven denken én doen.

Omzien naar elkaar: zorg doen we samen
Zorg is niet iets wat je alleen krijgt. Het is iets dat we samen doen. Als inwoners willen we duidelijkheid, de mogelijkheid om mee te denken over keuzes en goede ondersteuning in ons dagelijks leven. We willen ook ruimte en waardering voor mantelzorgers. Zo bouwen we samen aan een zorgcultuur van solidariteit – waarin we met elkaar verantwoordelijkheid dragen voor gezondheid en welzijn.
Adviezen
- Zorg is samenwerking. Werk samen met inwoners, mantelzorgers en collega’s binnen én buiten het ziekenhuis. Ken elkaar, overleg met elkaar en maak gebruik van elkaars kennis. Maak ruimte voor samenspel – zorg voor samenwerking in twee richtingen.
- Gebruik de kennis van de omgeving. Zie ervaringsdeskundigen, naasten en collega’s in de ggz, ouderenzorg of gehandicaptenzorg als waardevolle hulpbronnen. Hun kennis komt voort uit ervaring en nabijheid.
- Verbind ziekenhuiszorg en het dagelijks leven. Werk samen met mensen in de wijk – zoals sociaal makelaars, noabers of dorpsondersteuners. Zij kunnen helpen bij voorbereiding en herstel.
- Help mensen regie te nemen. Zorg dat informatie duidelijk is en makkelijk te vinden. Help inwoners om mee te denken en keuzes te maken over hun gezondheid en kwaliteit van leven. Bijvoorbeeld met uitleg, trainingen of een persoonlijke kaart, waarop staat wat voor hen belangrijk is: ook bij voorbereiding op opname of ontslag.
- Steun mantelzorgers vanaf het begin. Bied één herkenbare plek in het ziekenhuis voor hulp, informatie en ontmoeting. Laat ook mantelzorgers elkaar ondersteunen.
- Betrek mensen bij keuzes. Niet alleen bij grote beslissingen, maar ook in het dagelijks contact.
- Maak het overzichtelijk – verbind in het netwerk, maak geen extra loketten. Verbind bestaande netwerken en loketten slim met elkaar. Maak samen heldere afspraken, zodat iedereen weet bij wie je waarvoor terechtkunt. Dat helpt de inwoner én de professional.

Gezonde levensstijl en vroeg signalering (preventie als middel)
We merken steeds vaker dat voorkomen beter is dan genezen. Dat lukt alleen als we problemen op tijd herkennen, elkaar begrijpen en beter samenwerken. Gezondheid gaat niet alleen over het lichaam, maar ook over vertrouwen, de omgeving en wat iemand zelf (nog of weer) kan. Daarom willen we samen kijken wat nodig is en niet wachten tot het misgaat. Hierbij speelt ook het ziekenhuis een belangrijke rol. Door eerder mee te kijken en mee te denken, kunnen klachten eerder worden voorkomen of aangepakt. Zo voorkomen we dat de zorg vastloopt.
Adviezen
- Signaleer op tijd, dichtbij huis en houd de lijnen kort.
- Verbind de zorg met het dagelijks leven. Combineer medische zorg met ondersteuning thuis, mantelzorg en technologie. Zo sluiten de zorg en het gewone leven beter op elkaar aan.
- Kijk breed naar de mens. Let niet alleen op medische klachten, maar ook op iemands sociale situatie, omgeving en wie er al betrokken zijn. Kijk waar verbindingen te maken zijn die echt helpen – voor de inwoner én de zorgverlener. Help mensen niet alleen om gezonde keuzes te maken, maar ook om die vol te houden. Dáár zit de kern.
- Verplaats zorg als het kan. Kijk samen wat met advies van het ziekenhuis ook buiten het ziekenhuis kan, met goede ondersteuning. Denk ook aan wat vooraf of rondom een behandeling al preventief kan worden gedaan.
- Werk meer samen aan preventie – iedereen doet mee. Voorkom dat mensen zeggen: “Dat is mijn taak niet.” Bundel kennis en krachten over de hele lijn – in zorg, welzijn, onderwijs, werk en buurt.
- Behoud en bouw voort op wat werkt zoals de blue zones. Houd vast aan wat al bijdraagt aan positieve gezondheid in het ziekenhuis, zoals nu bij ZGT. Breid dat waar mogelijk uit.
- Investeer in ‘fit naar de zorg’. Gebruik methodes zoals Fit for surgery: samen werken aan een goede voorbereiding op een opname of operatie. Dat helpt mensen fitter het ziekenhuis in te gaan én sneller weer naar huis te gaan.

Behoud van genoeg zorgverleners en fijn werk
Als inwoners willen we dat zorgverleners hun werk goed en met plezier kunnen doen. Minder regels, meer vertrouwen en goede samenwerking helpen daarbij. Het is belangrijk om te investeren in leren en omscholen – binnen en buiten de zorg. Zo blijven mensen in de zorg werken en kiezen ook nieuwe mensen voor dit werk. Als patiënten goede ondersteuning krijgen, kunnen ze meer zelf doen. Dat helpt hén én verlicht de druk op de zorg.
Adviezen
1. Werk mensgericht en samen
- Geef inwoners regie en de ondersteuning die past bij hun situatie.
- Werk samen in de regio en over de grens, zonder onnodige concurrentie.
2. Minder regels, meer ruimte
- Betrek zorgverleners bij het verbeteren van processen.
- Schrap regels die niet nodig zijn en geef zorgverleners vertrouwen.
- Laat zorgverleners doen waar ze goed in zijn: goede zorg verlenen, zonder te veel bijzaken.
3. Slimmer werken en leren
- Gebruik digitale hulp. Zet hybride zorg en digitale platforms slim in om kennis te delen en werk te besparen. Gebruik ook AI voor slimme personeelsplanning.
- Zet zorgverleners zoals verpleegkundig specialisten breder in, zodat ze flexibel kunnen werken. Dat geeft meer ruimte en flexibiliteit in wie wat doet.
- Gebruik technologie zoals AI, spraakherkenning en dashboards die direct informatie geven. Dat bespaart tijd en maakt gesprekken prettiger – minder typen, meer contact.
- Zorg dat informatie voor inwoners duidelijk en herkenbaar is en makkelijk te delen in de regio.
- Maak systemen eenvoudiger. Laat mensen zelf informatie opzoeken en bijvoorbeeld afspraken plannen.
4. Investeer in mensen
- Zorg dat mensen kunnen leren en doorgroeien, ook tijdens hun werk.
- Trek nieuwe collega’s aan van buiten de zorg, denk aan herintreders of mensen uit het buitenland.
- Wissel personeel flexibel uit tussen zorgorganisaties en werf samen nieuwe medewerkers.
- Organiseer buddysystemen.
- Laat medewerkers – en hun partners – ambassadeurs worden van de regio én van het werken in de zorg.

Beschikbaar houden van planbare zorg/complexe zorg of situatie
Als inwoners willen we dat de zorg duidelijk, goed afgestemd en menselijk blijft. Niet alles hoeft dichtbij of op een ziekenhuislocatie te zijn, als we maar weten waar we aan toe zijn. De druk op de zorg is hoog. Daarom is het belangrijk om tijd, mensen en middelen slim te gebruiken. Help ons om dingen zelf te kunnen doen, dat geeft ons meer regie en zorgt voor meer ruimte in de zorg. Vertel duidelijk wat er verandert en waarom. En leer van wat goed gaat, ook buiten Nederland. Door te laten zien wat wél goed werkt, groeit het vertrouwen.
Adviezen
1. Toekomstbestendige zorg dichtbij
- Zorg voor herkenbare aanspreekpunten en duidelijke routes binnen én buiten het ziekenhuis. (zie ook Doel 2.)
- Kijk verder dan alleen de medische kant. Bespreek medische én sociale vragen meteen bij het eerste contact of bij een beoordeling door de arts.
- Bereid mensen goed voor op planbare zorg. Geef heldere informatie en bied passende ondersteuning.
- Voorkom dat mensen tussen wal en schip vallen. Bespreek op tijd welke hulp of sociale steun nodig is om snel te herstellen – en vraag na of iemand die steun al heeft.
- Investeer in mantelzorg en netwerkzorg, zodat mensen langer zelfredzaam blijven. Zorg voor een warme verwijzing naar plekken die daarbij helpen, zoals de voorzorgcirkel, een sociaal makelaar of een steunpunt voor mantelzorgers (zie ook Doel 7).
- Denk vooruit. Ontwikkel nu al de zorg voor situaties die straks vaker voorkomen, bijvoorbeeld oogzorg.
2. Zorg die anders durft te denken en doen
- Verbind zorg met het dagelijks leven. Koppel ziekenhuiszorg aan wat mensen thuis nodig hebben. Doe dat niet zelf, open geen nieuw loket, maar werk slim samen met anderen. Verwijs mensen naar hun sociale netwerk of mantelzorg als dat kan.
- Wees duidelijk over wat het ziekenhuis wél en niet kan bieden. Leg helder uit wat mogelijk is en wat niet – en help mensen verder met een goede verwijzing. Dat geeft vertrouwen en voorkomt verwarring.
- Zet digitale zorg slim in. Gebruik bijvoorbeeld beeldbellen, thuismeting of monitoring om reizen te voorkomen. Leg goed uit hoe het werkt en controleer of mensen het begrijpen.
- Laat mensen doen wat ze zelf kunnen, met hulp waar nodig. Stimuleer eigen regie met goede voorbereiding en begeleiding. Verwijs vanuit de spreekkamer door naar passende ondersteuning. Kijk niet alleen naar de klacht, maar naar de mens als geheel.
3. Zorg die past bij de situatie van de patiënt
- Geef mensen bij complexe zorg één vast aanspreekpunt. Maak ook duidelijk wie de hoofdbehandelaar is.
- Voorkom onnodige ziekenhuisbezoeken als iets ook thuis of digitaal kan.
- Help mensen bij het gebruik van digitale middelen, vooral als zij extra steun nodig hebben.
3. Slim samenwerken en zorg goed verdelen
- Blijf samenwerken tussen MST, ZGT, de regio en Duitsland.
- Zorg dat digitale systemen beter op elkaar aansluiten – ook internationaal.
- Breng zorg samen op één plek als dat helpt en bespreek vooraf de gevolgen samen met betrokkenen.

Beschikbaar houden van spoedzorg en verloskunde
Als inwoners vinden wij het belangrijk dat spoedzorg en verloskunde goed geregeld zijn: snel, duidelijk en dichtbij als het nodig is. Vooral in Noord-Twente maken we ons zorgen over de afstand tot zorg. We denken graag mee over oplossingen die de zorg menselijker maken en minder belastend, voor inwoners én voor zorgverleners.
Adviezen
1. Spoedeisende hulp (SEH) op maat
- Maak duidelijk wat wél en geen spoed is. Gebruik filmpjes en eenvoudige uitleg, zodat wij betere keuzes kunnen maken.
- Laat ons meedenken: wat helpt ons om niet onnodig naar de spoedpost te gaan? En wat is voor ons een goed alternatief?
- Leg goed uit hoe triage werkt. Vertel waarom we soms moeten wachten of worden doorverwezen.
- Zorg dat we ons begrepen voelen. Spreek begrijpelijke taal en controleer of we het snappen.
- Gebruik slimme technologie zoals systemen die vragen stellen en antwoorden geven in meerdere talen.
- Werk samen als één team. Huisartsenpost, ambulance, GGZ en SEH kunnen dubbel werk voorkomen als ze beter afstemmen.
- Gebruik één systeem zodat alle zorgverleners dezelfde informatie hebben en ons beter kunnen helpen.
- Let op de bereikbaarheid, vooral in dorpen en in Noord-Twente. Kijk bij triage ook of vervoer een probleem is.
- Investeer in personeel. Zorg dat het aantrekkelijk blijft om in de zorg in Twente te werken.
- Voorkom spoed als dat kan. Gebruik thuismetingen, slimme horloges of apps die problemen vroeg signaleren.
- Houd aandacht voor de menselijke maat, ook als de zorg wordt geconcentreerd. Persoonlijk contact blijft voor ons belangrijk.
2. Verloskunde zonder verrassingen
- Bespreek vooraf wat onzeker kan zijn. Duidelijkheid en rust van tevoren geven vertrouwen.
- Werk als één team: van kraamzorg tot ziekenhuis.
- Evalueer thuisbevallingen samen. Kijk eerlijk naar wat veilig, haalbaar en bereikbaar is – vooral als de zorg wordt geconcentreerd.
3. Ambulancezorg op maat en samenwerking
- Laat zorg al thuis beginnen als dat kan. Denk aan beeldbellen of hulp van een verpleegkundig specialist.
- Zorg voor directe zorg op de juiste plek. Liever iets verder reizen dan onnodig wachten.
- Bied passende zorg in de laatste levensfase. Een palliatief team kan soms beter passen dan een ambulance.
- Gebruik vervoer op een slimme manier zoals een medium-care ambulance of ander passend vervoer wanneer dat kan of nodig is.
Specifiek vanuit persona’s
Inwoners geven aan, dat ze bij spoedzorg vooral behoefte hebben aan zekerheid, duidelijkheid en vertrouwen. Ze willen niet alleen snelle medische hulp, maar ook iemand die naast hen staat en uitlegt wat er gebeurt. Zorg moet begrijpelijk zijn, bereikbaar en passen bij de situatie. Bespreek vooraf wat mogelijk is. Houd rekening met taal en geef mensen in een kwetsbare situatie één vast aanspreekpunt – iemand die meedenkt, de weg wijst en overzicht geeft. En kijk verder dan alleen spoedzorg. Probeer de kwetsbare situatie te verbeteren, waar dat kan.

Iedereen toegang tot de zorg, zonder drempels (fysiek, financieel, (digi) taal en vervoer)
Als je zorg nodig hebt, moet die beschikbaar, bereikbaar en begrijpelijk zijn. Toch is dat voor veel mensen nu nog te ingewikkeld. Reizen, informatie vinden of hulp regelen lukt niet altijd – zeker niet, als je al veel aan je hoofd hebt. Daarom is het belangrijk om plannen te maken samen met de mensen om wie het gaat. Vraag regelmatig wat beter kan, en verbeter dat ook. Gebruik het VN-verdrag Handicap (vooral artikels 5 en 9) om drempels te herkennen én weg te nemen – fysiek, financieel, digitaal, in taal of vervoer.
Adviezen
1. Zorg dat mensen het ziekenhuis goed kunnen bereiken
- Kijk naar de hele regio: spreid de zorg waar dat kan, en bundel waar dat nodig is om de zorg beschikbaar te houden.
- Kijk naar wat bereikbaar is voor iedereen in de regio en niet alleen naar waar een gebouw nu staat.
- Vervoer regelen hoort bij goede zorg – net als medicatie of nazorg. Help mensen om vervoer te regelen, bijvoorbeeld via een app, bij de balie of met een overzicht dat op elke poli te gebruiken is.
- Werk samen met vrijwilligers of chauffeurs. Denk aan buddyvervoer: van huiskamer naar spreekkamer. Of aan speciaal vervoer voor bepaalde doelgroepen.
- Zorg voor duidelijke bushaltes, parkeerplekken en looproutes in en rond het ziekenhuis.
- Kijk samen met inwoners of pendelbussen nodig zijn, bijvoorbeeld tussen MST en ZGT.
- Maak samen een plan voor bereikbaarheid – met gemeenten, zorgverzekeraars en de provincie.
2. Voorkom reizen als dat niet nodig is
- Bied digitale zorg aan als dat kan en wenselijk is. Dat geeft mensen meer regie en voorkomt onnodig reizen van huiskamer naar spreekkamer.
- Combineer slimme vormen van zorg op locatie en online contact.
- Bedenk samen met patiënten oplossingen voor mensen die moeite hebben met reizen.
3. Haal drempels weg rond taal, geld,digitale middelen en informatie
- Maak één duidelijk platform voor communicatie zodat iedereen weet waar hij terecht kan.
- Gebruik eenvoudige taal in brieven en gesprekken. Ontwikkel die samen met inwoners en test ze in de praktijk. Gebruik waar mogelijk AI-hulpmiddelen (zie ook Doel 1.4).
- Verwijs actief door bij vragen, die niet over zorg gaan zoals geldzaken of sociale problemen. Denk aan sociaal raadslieden of welzijnswerk. Zorg dat medewerkers de sociale kaart goed kennen en er makkelijk mee kunnen werken. Organiseer dit per afdeling of ziekenhuis breed.
- Maak de weg in het ziekenhuis duidelijk. Gebruik duidelijke borden, heldere uitleg en filmpjes die mensen thuis alvast kunnen bekijken.
- Organiseer regelmatig een ‘niet-patiënt-safari’. Loop met patiënten mee alsof je geen zorgverlener bent om drempels te ontdekken en aan te pakken.
4. Spreek duidelijk en met respect
- Leg rustig uit wat iemand kan verwachten en waarom.
- Wees nieuwsgierig, niet veroordelend. Stel vragen met een open houding.
- Kijk verder dan alleen gedrag. Zie de mens erachter, met zijn of haar dagelijks leven, verleden, cultuur of onwetendheid.
- Geef zorgverleners de ruimte om hun aanpak af te stemmen op de persoon die voor hen zit.
5. Verbind zorg met sociale ondersteuning
- Werk samen met mantelzorgers, casemanagers, ervaringsdeskundigen en sociale hulpverleners.
- Breid digitale infopunten uit met informatie over sociale ondersteuning en contactpersonen. Denk aan de voorzorgcirkel of een sociaal makelaar. Zo komt de juiste vraag op de juiste plek, krijgt iemand sneller hulp en wordt de zorg minder belast: een win-winsituatie voor iedereen.

Goede zorg door samenwerking met zorgverleners, patiënten en naasten
Goede zorg ontstaat als we samenwerken: als inwoner, als naaste en als zorgverlener. Veel gaat al goed, maar soms gaat het nog mis. Informatie is onduidelijk, mensen moeten hun verhaal steeds opnieuw vertellen en/of de afstemming ontbreekt. Als we helder communiceren en goed samenwerken, ontstaat zorg die deskundig is, aandacht geeft en écht helpt.
Adviezen
1. Communiceer duidelijk en begrijpelijk: zie de patiënt als partner
- Gebruik eenvoudige taal, ook als het gaat over het lichaam of medische onderwerpen.
- Ondersteun het gesprek met hulpmiddelen zoals apps, filmpjes of AI-tools.
- Geef ruimte voor vragen en zorg voor een gelijkwaardig gesprek.
- Bied hulp bij het kiezen (keuzenhulp) afgestemd op iemands voorkeuren.
- Help mensen om regie te nemen waar dat kan. Controleer ook altijd of ze het begrijpen en of het bij hen past.
2. Deel gegevens en bied overzicht
- Werk met één duidelijk medisch dossier dat toegankelijk is voor zowel de inwoner als de zorgverlener.
- Kijk binnen de privacyregels naar wat wél kan – er is vaak meer mogelijk dan je denkt.
3. Verbeter de samenwerking binnen, tussen en buiten ziekenhuizen
- Maak tijd om goed af te stemmen, binnen én buiten het ziekenhuis.
- Werk samen met andere ziekenhuizen, huisartsen, wijkzorg en mantelzorgers.
- Zoek naar samenwerking binnen de regio, daarbuiten én over de grens als dat kan.
4. Maak meer ruimte voor de patiënt
- Praat mét mensen, niet over hen. Betrek de omgeving en ervaringsdeskundigen.
- Gebruik ‘Laat OMA thuis’: laat je Oordeel, Mening en Aannames los.
- Werk met LVSD: Luisteren, Vragen, Samenvatten, Doorvragen.
- Bespreek ook wat níet behandelen betekent en welke palliatieve zorg of begeleiding daarbij past.
- Gebruik spraaktechnologie om informatie begrijpelijk samen te vatten. Zo blijft het gesprek persoonlijk, zonder afleiding van een scherm.
- Als zorgverlener hoef je het niet alleen te weten of te doen. Betrek ook anderen die de vraag, de mens en diens omgeving goed kennen.
5. Zorg voor goed geïnformeerde zorgverleners
- Zorg voor bijscholing over zowel medische onderwerpen als de sociale omgeving (zoals via de sociale kaart), zodat zorgverleners breder kunnen kijken.
- Werk zoveel mogelijk op dezelfde manier. Dat zorgt voor herkenning.
6. Betrek mensen die de inwoner goed kennen
- Zorg dat je de mensen om iemand heen kent zoals naasten, begeleiders en ervaringsdeskundigen.
- Vraag als zorgverlener gerust om hun advies – je hoeft het niet alleen te weten of te doen.
- Zoek samen naar een aanpak die past, ook buiten je eigen sector.

Fatima (48)
Moeder met vier jonge kinderen in een opvanglocatie.
Fatima spreekt niet goed Nederlands, woont in een asielzoekerscentrum en heeft ernstige buikpijn. Ze voelt zich vaak gestrest omdat ze alles alleen moet regelen. Haar situatie is heel kwetsbaar. Haar verhaal laat zien hoe belangrijk het is dat zorg ook praktische ondersteuning biedt, met aandacht voor taal, leefsituatie, andere cultuur en emotionele belasting.

Hannah (53)
Eenzame vrouw zonder netwerk en hersenletsel.
Hannah woont alleen en heeft problemen met haar geheugen en concentratie door Niet Aangeboren Hersenletsel (NAH). Ze begrijpt medische termen moeilijk. Door haar hersenletsel en eenzaamheid komt ze steeds meer alleen te staan. Haar situatie laat zien dat zorg toegankelijk moet zijn voor iedereen, via duidelijke communicatie en een vast aanspreekpunt.

Hennie (32)
is een jonge vrouw die hulp vermijdt, met mogelijke psychische problemen.
Hennie heeft gezondheidsproblemen, maar wil niet snel naar de dokter. Ze heeft ook mogelijk psychische problemen. Haar situatie wordt slechter door het vermijden van hulp. Hennie is geholpen met psychologische ondersteuning en goede informatie over mogelijke zorg.

Youssef (58)
is een patiënt met kanker.
Youssef moet vaak naar het ziekenhuis voor zijn behandelingen. Dat kost hem veel tijd en geld. Door zijn gezondheidsproblemen en zorgen voelt hij zich emotioneel en lichamelijk moe. Dat maakt het dagelijkse leven extra lastig. Hij heeft hulp en begeleiding nodig bij zijn zorgtraject, zowel fysiek als mentaal.

Bram (23)
is een jonge man met ongezonde leefstijl.
Bram beweegt niet genoeg, rookt en eet en drinkt veel ongezonde dingen. Zijn keuzes vormen een groot risico voor zijn gezondheid nu en de toekomst. Zijn situatie laat zien dat het belangrijk is om mensen te helpen gezonder te leven.

Femke (13)
is eenkind en leeft in een arm gezin.
Haar beide ouders hebben een lagere opleiding gehad en hebben niet veel geld. Femke haar gezondheid wordt beïnvloed doordat ze niet altijd genoeg te eten krijgt en ze heeft moeilijkheden op school omdat haar ouders haar niet goed kunnen ondersteunen. Haar verhaal laat zien dat je hulpmoet geven op meerdere gebieden, om gezondheid te vergroten.

Geert (61)
staat ingepland voor een operatie.
Hij moet een kunstknie laten vervangen na aanhoudende problemen. Geert komt niet vaak in het ziekenhuis, maar als het nodig is wil hij heel goede zorg en snel geholpen worden.

Truus (52)
heeft vaak hartklachten, dit maakt haar onzeker.
Truus krijgt vaak plotseling klachten aan haar hart en moet dan snel geholpen worden. Ze heeft snel de juiste zorg en tests nodig. Haar verhaal laat zien dat het belangrijk is dat mensen met spoedeisende klachten snel geholpen worden.

Bennie (86)
is oud en woont alleen thuis, hij heeft dementie en diabetes.
Hij moet vaak naar het ziekenhuis. Hij woont alleen en krijgt hulp van een mantelzorger. Omdat Bennie steeds meer vergeet, wordt zijn gezondheid slechter. Zijn situatie laat zien dat er speciale zorg nodig is voor oudere mensen met meerdere gezondheidsproblemen.

Mieke (58)
Is langdurig ziek en heeft het financieel en sociaal minder makkelijk.
Mieke is langdurig ziek door haar longziekte COPD. Ze heeft moeite om naar het ziekenhuis te gaan voor haar behandelingen omdat ze weinig geld heeft. Haar verhaal laat zien hoe belangrijk het is dat iedereen makkelijk toegang heeft tot zorg en preventie, vooral voor mensen in kwetsbare situaties.

8 Doelen met adviezen
De inwoners geven de zorg in Twente acht duidelijke doelen met adviezen mee. Ze gaan niet alleen over de ziekenhuizen, maar over dehele zorg in Twente. Deze doelen en adviezen vormen de kern van deze uitgave.
Doel 1: Goede zorg doorsamenwerking met zorgverleners, patiënten en naasten
Doel 2: Iedereen toegang tot de zorg, zonder drempels (fysiek, financieel, (digi) taal en vervoer
Doel 3: Beschikbaar houden van spoedzorg en verloskunde
Doel 4: Beschikbaar houden van planbare zorg/complexe zorg of situatie
Doel 5: Behoud van genoeg zorgverleners en fijn werk
Doel 6: Gezonde levensstijl en vroeg signalering (preventie als middel)
Doel 7: Omzien naar elkaar: zorg doen we samen
Doel 8: Out-of-the-box idee: maak onze regio dé plek voor de zorg van de toekomst

Persona's
Tijdens de dialoog keken we mee door de ogen van verschillende persona’s – mensen met verschillende achtergronden, situaties en zorgbehoeften. Hun verhalen lieten ons zien hoe zij zorg echt ervaren: niet als losse afspraken of loketten, maar als iets dat direct raakt aan het dagelijks leven.
De inzichten die we hieruit haalden, hebben vaak met meerdere doelen tegelijk te maken. Daarom noemen we ze apart. Ze laten zien wat mensen nodig hebben om zorg echt toegankelijk, begrijpelijk en helpend te maken –los van leeftijd, aandoening of situatie.
Hieronder delen we de belangrijkste lessen, als uitnodiging om samen de zorg beter te organiseren.

Aanleiding en proces
Waarom organiseerden de ziekenhuizen dialoog bijeenkomsten?
De zorg staat onder druk. Mensen worden steeds ouder waardoor de vraag naar zorg toeneemt. Tegelijk gaan veel zorgverleners met pensioen en zijn er te weinig mensen om hun werk over te nemen. Dat is een dubbel probleem. Ook komen er vragen bij het ziekenhuis terecht die misschien beter op een andere plek beantwoord kunnen worden. Daarom is het belangrijk om samen na te denken over: hoe zorgen we ervoor dat goede zorg beschikbaar blijft voor iedereen die dat nodig heeft?
Waarom samen denken?
MST en ZGT willen samen aan een oplossing werken voor de vraag: hoe blijft de zorg goed en bereikbaar, nu en in de toekomst? Ze besloten iets nieuws te doen: inwoners, medewerkers, zorgpartners, gemeenten en zorgverzekeraars mee laten denken over de uitdaging én oplossingen. Niet vanuit cijfers of modellen, maar over één grote vraag: hoe ziet de zorg eruit die we willen doorgeven aan onze (klein)kinderen?
Gezamenlijke wijsheid
Als de ziekenhuizen beter gaan samenwerken, kunnen sommige problemen opgelost worden. Maar dat is niet genoeg. MST en ZGT willen samen met anderen de ziekenhuiszorg in Twente opnieuw bedenken. We zijn gestart met de vraag. “Hoe ziet de zorg er over 20 jaar uit? Wat moet dichtbij blijven, wat kan anders?” De ideeën van betrokken inwoners en andere partijen helpen om dat beeld te vormen.
Wie hebben mee gedaan?
De zorg gaat ons allemaal aan. Daarom hebben MST en ZGT zoveel mogelijk mensen bij dit proces betrokken. In januari tot en met juli 2025 organiseerden zij verschillende, aparte dialoogbijeenkomsten met:
- Medewerkers van MST en ZGT
- Inwoners van Twente
- Zorgpartners in de regio
- Gemeenten in Twente
- De zorgverzekeraars
De resultaten van deze bijeenkomsten worden gekoppeld en samengevoegd.
Inwonersdialogen
De dialogen met inwoners hebben op drie manieren plaatsgevonden. Immers, hoe meer mensen meedenken, hoe beter het advies aan de ziekenhuizen. Er waren:
- Vijf grote dialoogbijeenkomsten met 75 inwoners
- Gesprekken met de ‘zachte stemmen’, kleine gesprekken met mensen die niet met de grote bijeenkomsten mee willen of kunnen doen
- Een digitale dialoog met alle Twentenaren
Vijf grote dialoogbijeenkomsten met 75 inwoners
In deze bijeenkomsten werkten we in vijf stappen aan een advies voor de ziekenhuizen:
- 13 februari 2025 – Inwoners deelden hun wensen, zorgen en ideeën over de toekomst van de ziekenhuizen
- 13 maart 2025 – We bundelden de zorgen en ideeën en maken er thema’s en vragen van
- 17 april 2025 – Experts deelden hun kennis, dachten mee en vulden de ideeën aan
- 15 mei 2025 – We dachten na over de zorg vanuit het perspectief van verschillende typen inwoners (persona’s)
- 5 juni 2025 – We maken van alles één geheel, één advies aan de ziekenhuizen
In totaal meldden zich 200 inwoners aan voor de grote dialoogbijeenkomsten. Daaruit zijn 75 mensen geselecteerd om mee te doen. Deze groep is samengesteld op basis van leeftijd en woonplaats, zodat Twente zo goed mogelijk vertegenwoordigd is. De inwoners die meededen, komen uit de gemeenten: Almelo, Borne, Dinkelland, Enschede, Haaksbergen, Hellendoorn, Hengelo, Hof van Twente, Losser, Oldenzaal, Rijssen-Holten, Tubbergen, Twenterand en Wierden.
Gesprekken met de ‘zachte stemmen’
Ook hebben we gesproken met mensen die niet naar de grote bijeenkomsten konden of wilden komen. Denk aan dak- en thuislozen, ouderen in een kwetsbare positie, mensen met een migratieachtergrond, mensen met een beperking of een taalachterstand. Zij zijn op een voor hun vertrouwde plek bevraagd in kleine gesprekken.
Een digitale dialoog met alle Twentenaren
Via een online vragenlijst hebben we onderzocht wat inwoners belangrijk vinden. Alle Twentenaren konden hier hun mening en ideeën delen. Waar maken zij zich zorgen over? Wat vinden zij dat moet veranderen? Er hebben meer dan 1000 mensen gereageerd. Al deze input is geanalyseerd en gebruikt in de grote bijeenkomsten.
Switch naar desktop
Deze interactive is niet ontwikkeld voor mobiele telefoons en tablets in portretmodus. Draai je tablet naar landschapsmodus of bekijk de interactive op een laptop of desktop computer.